Диагностика ожирения
Наиболее важным из эндокринных сдвигов при ожирении является повышение
, которое сочетается с нормальным или превышающим норму
. Накопление жировой ткани изменяет характер секреции инсулина и чувствительность тканей к нему. На клеточном уровне уменьшается количество инсулиновых рецепторов, особенно в жировой ткани, печени и мышцах. К ключевым факторам, определяющим изменение чувствительности к инсулину, относят количество жировой ткани, калорийность ежедневного рациона и уровень постоянной физической нагрузки.
Инсулинорезистентность стимулирует дальнейшее увеличение уровня инсулина и глюкозы в крови, способствуя еще большему снижению чувствительности тканей к его действию. Снижение чувствительности тканей к действию инсулина нарушает обычный обмен углеводов и белков.
В этих условиях инсулин одновременно превращает глюкозу в жирные кислоты и тормозит использование жира в качестве источника энергии, поэтому нередко люди с ожирением испытывают натощак острое чувство голода. Вместе с тем такая гиперинсулинемия, связанная с ожирением, при снижении массы тела вполне обратима.
Наиболее простым методом выявления инсулинорезистентности является определение соотношения уровня глюкозы и инсулина в крови натощак. Отношение менее 6 характерно для ожирения.
Еще одним важным шагом на пути к развитию ожирения является возрастное снижение концентрации гормона роста, вызванное избыточным накоплением жировой массы. Следует заметить, что снижение гормона роста секреции возникает уже в возрасте 30 лет.
В начальной стадии ожирения секреция гормона роста не изменена. С увеличением массы тела наблюдается снижение базальной секреции гормона роста и отсутствие повышения его уровня ночью. Секреция гормона роста у взрослых людей с ожирением зависит от продолжительности его существования: уровень гормона роста у лиц, имеющих ожирение в течение 15 лет, выше, чем у лиц, страдающих ожирением более 25 лет.
Нарушается и циркадный ритм секреции гормона роста. В норме 90% от всего количества секретируемого гормона роста приходится на ночной период (с 21:00 до 8:00), причем уровень гормона в 21:00 больше, чем в 8:00, не менее чем в 5 раз. При ожирении сглажена разница пиковых значений – уровни гормона роста днем и вечером различаются менее чем в 3 раза.
Имеется отрицательная корреляция уровня гормона роста в крови и индекса массы тела. У людей с ожирением I-II степени уровень гормона роста практически не отличается от такового у здоровых людей с нормальной массой тела; при ожирении III-IV степени концентрация гормона роста значительно ниже.
Гормон лептин является «голосом жировой ткани». Это гормон, который синтезируют клетки жировой ткани – адипоциты. Он секретируется в кровь и участвует в регуляции массы тела человека, вызывая снижение аппетита и уменьшая потребление пищи (при голодании его уровень в крови снижается, при переедании – повышается).
При ожирении его уровень должен повышаться у подавляющего числа тучных людей, чтобы изменить пищевое поведение. Чем выше уровень лептина, тем меньше потребление пищи. Кроме того, известно, что повышенная концентрация лептина должна была бы оказать стимулирующее влияние на секрецию гормона роста.
У части пациентов, страдающих ожирением, может быть дефицит лептина, который связан с наличием мутаций в гене, ответственном за его синтез, что ведет к нарушениям функции гипоталамо-гипофизарно-гонадной системы и щитовидной железы. Исследование уровня лептина в сыворотке крови может оказаться полезным для выявления генетического дефекта в регулировании гомеостатического сигнала и, как следствие, формирования ожирения.
Таким образом, ожирение следует рассматривать как состояние общей метаболической резистентности к липолитическим влияниям. Формирующаяся при этом нечувствительность тканей к лептину и особенно к инсулину приводит к развитию ожирения. Повышение порога чувствительности гипоталамуса к регуляторным влияниям инсулина, лептина, глюкозы приводит к тому, что при приеме пищи торможение центра голода происходит значительно позднее, и человек успевает за это время съесть больше пищи.
Кроме того, на фоне формирования возрастного ожирения даже кратковременное ограничение пищи, приводящее к незначительной потере жировой массы, а, соответственно, и к падению концентраций глюкозы, инсулина и лептина, провоцирует реакцию гипоталамических центров регуляции, направленную на повышение аппетита и сохранение имеющихся жировых запасов.
Сеть современных независимых клинико-диагностических лабораторий СИТИЛАБ предлагает уникальный набор лабораторных тестов, позволяющий по анализу венозной крови выявить основные механизмы формирования ожирения и тем самым выработать правильные подходы к лечению и профилактике этого заболевания.
Диета при ожирении
Диета при ожирении имеет самое важное значение, потому что сбросить лишний вес при помощи ограничения калорийности пищи гораздо проще, чем с помощью упражнений. Просто представьте себе, 100 мл растительного масла содержит 800 калорий, а часовая! пробежка сжигает всего 300 калорий.
Питание при ожирении в первую очередь исключает богатые калориями, но бедные полезными организму веществами продукты, такие как сладости, белый хлеб и другие источники быстро сгорающих углеводов. То есть, хотите вы или нет, нравится вам это или не очень, придется переключиться на овощи и белковую пищу, причем меню при ожирении всегда скудное, легкого чувства голода постоянно просто не избежать.
Продукты при ожирении должны полностью перекрывать ваши суточные потребности в белке, иначе вместо жира начнут теряться мышцы, в минеральных веществах и витаминах, иначе будут витаминодефицитные состояния и нарушения минерального обмена. Добиться нужного можно, используя не только ограниченный набор продуктов, но и способы приготовления блюд, рецепты при ожирении предполагают ограничение жиров, используется варка, тушение и запекание, готовка на пару.
Чем выше степень ожирения, тем более ограничивается диета, так как меньше возможности использовать упражнения для сжигания жира из-за снижения физической активности и переносимости нагрузок больными. Скажем, диета при ожирении 1 степени может быть ниже суточной потребности в калориях всего на 10-15% что бы начать интенсивно худеть, а вот диета при ожирении 3 степени потребует снижения калорийности на 30% и более для того же результата. Чем вы толще, тем сильнее придется голодать.
Диета для детей с ожирением должна составляться особенно внимательно, потому что их опасно лишить многих питательных веществ. Нехватка кальция приведет к нарушению формирования опорно-двигательного аппарата, дефицит жирных кислот отразится на развитии головного мозга…
Классификация ожирения:
Вес человека в норме зависит от типа его телосложения (астеники, люди хрупкого телосложения с тонкой костью, нормостеники, средне развитые люди, и гиперстеники, с массивными костями и крепким телосложением). Таблица Егорова – Левитского учитывает ваш пол, телосложение и рост, из неё можно узнать примерные рамки нормальной для вас массы тела.
| Рост, см | Мужчины | Женщины | ||||
| Астеники | Нормостеники | Гиперстеники | Астеники | Нормостеники | Гиперстеники | |
| 148 | 42,0 – 44,8 | 43,8 – 48,9 | 47,4 – 54,3 | |||
| 150 | 42,7 – 45,9 | 44,5 – 50,0 | 48,2 – 55,4 | |||
| 152 | 43,4 – 47,0 | 45,6 – 51,0 | 49,2 – 56,5 | |||
| 154 | 44,4 – 48,0 | 46,7 – 52,1 | 50,3 – 57,6 | |||
| 156 | 45,4 – 49,1 | 47,7 – 53,2 | 51,3 – 58,6 | |||
| 158 | 51,1 – 54,7 | 53,8 – 58,9 | 57,4 – 64,2 | 46,5 – 50,2 | 48,8 – 54,3 | 52,4 – 59,7 |
| 160 | 52,2 – 55,8 | 54,9 – 60,3 | 58,5 – 65,3 | 47,6 – 51,3 | 49,9 – 55,3 | 53,5 – 60,8 |
| 162 | 53,2 – 56,9 | 55,9 – 61,9 | 59,6 – 66,7 | 48,7 – 52,3 | 51,0 – 56,8 | 54,6 – 62,2 |
| 164 | 54,3 – 57,9 | 57,0 – 62,5 | 60,7 – 68,8 | 49,8 – 53,4 | 52,0 – 58,2 | 55,9 – 63,7 |
| 166 | 55,4 – 59,2 | 58,1 – 63,7 | 61,7 – 69,6 | 50,8 – 54,6 | 53,3 – 59,8 | 57,3 – 65,1 |
| 168 | 56,5 – 60,6 | 59,2 – 65,1 | 62,9 – 71,1 | 52,0 – 56,0 | 54,7 – 61,5 | 58,8 – 66,5 |
| 170 | 57,9 – 62,0 | 60,7 – 66,7 | 64,3 – 72,9 | 53,4 – 57,9 | 56,1 – 62,9 | 60,2 – 67,9 |
| 172 | 59,4 – 63,4 | 62,1 – 68,3 | 66,0 – 74,7 | 54,8 – 58,9 | 57,5 – 64,3 | 61,6 – 69,3 |
| 174 | 60,8 – 64,9 | 63,5 – 69,9 | 67,6 – 76,2 | 56,3 – 60,3 | 59,0 – 65,8 | 61,3 – 70,8 |
| 176 | 62,6 – 66,4 | 64,9 – 71,3 | 69,0 – 77,6 | 57,7 – 61,9 | 60,4 – 67,2 | 64,5 – 72,3 |
| 178 | 63,6 – 68,2 | 66,5 – 72,8 | 70,4 – 79,1 | 59,1 – 63,6 | 61,8 – 68,6 | 65,9 – 74,1 |
| 180 | 65,1 – 69,6 | 67,8 – 74,7 | 71,9 – 80,9 | 60,5 – 65,1 | 63,3 – 70,1 | 67,3 – 75,9 |
| 182 | 66,5 – 71,0 | 69,2 – 76,3 | 73,6 – 82,7 | 62,0 – 66,5 | 64,7 – 71,5 | 68,8 – 77,7 |
| 184 | 67,9 – 72,5 | 70,7 – 78,1 | 75,2 – 84,5 | 63,4 – 67,9 | 66,1 – 72,7 | 70,2 – 79,5 |
| 186 | 69,4 – 74,0 | 72,1 – 79,0 | 76,7 – 86,2 | |||
| 188 | 70,8 – 75,8 | 73,5 – 81,7 | 78,5 – 88,0 | |||
| 190 | 72,2 – 77,2 | 75,3 – 83,5 | 80,3 – 89,8 | |||
| 192 | 73,6 – 78,6 | 77,1 – 85,3 | 81,8 – 91,6 | |||
| 194 | 75,1 – 80,1 | 78,9 – 87,0 | 83,2 – 93,4 | |||
Если вы рассчитывали идеальную массу тела, способ как определить ожирение и его степень требует дальнейших расчетов. Вычитаем свою идеальную массу тела из фактической и делим на идеальную массу тела. Полученная цифра, умноженная на 100 это % излишней массы тела.
Пример:Вы весите 87 кг, ваша идеальная масса тела 63 кг.(87-63)/63=0.38X100=38% избыточного веса.Избыток массы тела – до 10%1 степень ожирения – 10-29%2 степень ожирения – 30-49%3 степень ожирения – 50-99%4 степень ожирения – 100% и более от нормальной массы тела.
Кроме этой таблицы и расчета нормальную массу тела можно рассчитать с помощью индекса Брока, как это делать мы писали, ну и конечно, с помощью расчета ИМТ. Далее можно оценить свой ИМТ с помощью специальных таблиц, самая подробная предназначена для военкомата, нам же вполне достаточно этой таблицы. Здесь даны степени ожирения по ИМТ в зависимости от возраста.
Таблица ожирения по ИМТ
| Уровень превышения нормальной массы тела в зависимости от ИМТ | ИМТ для возраста 18-25 лет | ИМТ для возраста более 25 лет |
| Нормальная масса тела | 19,5-22,9 | 20,0-25,9 |
| Избыточная масса тела | 23,0-27,4 | 26,0-27,9 |
| Ожирение первой степени | 27,5-29,9 | 28,0-30,9 |
| Ожирение второй степени | 30,0-34,9 | 31,0-35,9 |
| Ожирение третьей степени | 35,0-39,9 | 36,0-40,9 |
| Ожирение четвертой степени | 40,0 и выше | 41,0 и выше |
Лечение ожирения
Это всегда большой труд и в первую очередь со стороны заинтересованного лица, человека, который решил похудеть.
Ожирение это заболевание, врач, который его лечит – диетолог, обычно участие принимают и другие врачи, например, эндокринолог и терапевт.
Лечение ожирения зависит от причин, которые его вызвали, от степени и наличия осложнений. Если бы мы обращались за помощью рано, при не значительных степенях этого заболевания, всё решалось бы намного проще и быстрее, но если у вас избыточная масса тела или ожирение 1-2 степени, это вас беспокоит только как косметический дефект, и кажется, что можно справиться самостоятельно.
В случае ожирения советы подруг не должны становиться для вас прямым руководством к действию, сначала идем на прием. Придется пройти обследование, что бы выявить гормональные нарушения и наличие осложнений, например, сахарного диабета.
Против ожирения методы лечения подразумевают комплексный подход, складывающийся из специально подобранной диеты, упражнений, изменения режима жизни. Лекарства применяются как вспомогательное средство, помогающее справиться с чрезмерным аппетитом, ускорить обмен веществ, нормализовать функцию гормональной системы.
Если у вас ожирение 1 степени, лечение может включать лишь легкую диету и умеренное повышение физических нагрузок, и этого оказывается достаточно, что бы вес нормализовался в течение 3-4 месяцев.
Лечение ожирения 2 степени уже сложнее, потому что лишний вес приводит к плохой переносимости нагрузок пациентом, а диета оказывается менее эффективной. Причина в слабой воле у пациентов, им сложно отказаться от обычного режима питания, нередко требуется медикаментозная поддержка.
Лечение ожирения 3 степени своими силами практически невозможно. У большинства пациентов есть гормональные нарушения, приводящие к тому, что происходит глубокое нарушение обмена веществ. Ничего не ем, а всё равно толстею, как часто приходится слышать эту фразу от больных с запущенным ожирением!
Во всех случаях помощь при ожирении не может обойтись без ограничений в питании.
Ожирение у взрослых > клинические протоколы мз рк – 2021 > medelement
Диагностические критерии:
ИМТ является простым, надежным скрининговым критерием для оценки нормального, избыточного веса тела и ожирения.
Алгоритм диагностики ожирения, который включает в себя два компонента:
1) оценку ИМТ с коррекцией на этнические особенности для выявления лиц с повышенным количеством жировой ткани;
2) наличие и тяжесть осложнений, связанных с ожирением.
Жалобы:
· избыточная масса тела;
· повышение АД;
· одышка при физической нагрузке;
· храп во сне;
· повышенное потоотделение;
· нарушения менструального цикла – у женщин, снижение потенции у мужчин – обусловлены ассоциированными с ожирением заболеваниями.
Анамнез:
· изменения массы тела за последние 2 года;
· пищевые привычки, физическая активность;
· прием лекарственных средств (данная информация необходима для ранней диагностики избыточной массы тела, подбора адекватной тактики лечения): кортикостероиды, антипсихотические препараты, антидепрессанты, оральные контрацептивы, сахаропонижающие препараты);
· ранние заболевания сердечно-сосудистой системы (инфаркт миокарда или внезапная смерть отца или других родственников первой линии мужского пола ≤ 55 лет, или матери или других родственниц первой линии женского пола ≤ 65 лет);
· выявить и оценить влияние заболеваний, связанных с ожирением (диабет, гипертензия, дислипидемия, кардиоваскулярная, респираторная и суставная патология, неалкогольное жировое заболевание печени, расстройства сна и др.).
Физикальное обследование:
На этапе первичного обращения пациента необходимо провести следующие мероприятия:
· рассчитать ИМТ (индекс массы тела);
· измерить ОТ (объем талии);
· осмотреть на предмет наличия папиллярно-пигментной дистрофии кожи (acanthosis nigricans) как признака инсулинорезистентности;
· оценить тяжесть сопутствующих заболеваний и риск развития ССЗ и СД 2 типа:
а) оценка ИМТ;
б) оценка ОТ;
в) расчет кардиоваскулярного риска:
− курение;
− АГ (степень, длительность, этиология);
− ЛПНП;
− ЛПВП;
− глюкоза крови (венозная плазма);
− мочевая кислота, креатинин;
− семейный анамнез по ССЗ;
− дополнительный фактор риска – возраст мужчины 45 лет и более, женщины 55 лет и более (менопауза).
Оценка ОТ: у женщин ³80-88 см, у мужчин ³94-102 см (относительно национальных нормативов). Измерение ОТ необходимо проводить и при ИМТ 18,5-25 кг/м², т.к. избыточное отложение жира в области живота повышает кардиоваскулярный риск (КВР) и при нормальной массе тела. При ИМТ³35 кг/м² – измерение ОТ нецелесообразно.
ИМТ³30 кг/м² или ИМТ³25 кг/м², но ОТ³80 см у женщин, ОТ³94 см у мужчин и наличие ³ 2 ФР. Для данной категории пациентов снижение массы тела – залог поддержания здоровья. На данном этапе необходимо выявить приоритеты для данного пациента – что является первоочередным в лечении, например, отказ от курения для определенных пациентов важнее, чем немедленное снижение массы тела. Оценка психологического состояния пациента, его мотивации и желание снизить вес.
Лабораторные исследования:
· биохимическое исследование крови: общий холестерин, ЛВП, ЛНП, триглицеридов, глюкозы, АЛТ, АСТ, мочевой кислоты.
· глюкозотолернтный тест: при повышении глюкозы натощак более 5,6 ммоль/л, отягощенном семейном анамнезе по СД, косвенных признаках инсулинорезистентности.
Инструментальные исследования:
· ЭКГ (исключить ишемические изменения, нарушения ритма, ЭКГ признаки перенесенного инфаркта миокарда);
· Допплер – эхокардиография с исследованием характеристик трансмитрального потока крови и оценкой локальной кинетики миокарда;
· Холтеровское мониторирование ЭКГ (выявление клинически значимых нарушений ритма и проводимости, в том числе диагностически значимых пауз);
· При подозрении на ИБС – стресс-тест, при физической невозможности выполнения;
· пациентом нагрузочной пробы показана фармакологическая стресс-эхокардиография;
· МРТ головного мозга (турецкое седло) – при подозрении на патологию гипоталамо-гипофизарной системы;
· ЭГДС: по показаниям;
· УЗИ органов брюшной полости: по показаниям;
· УЗИ щитовидной железы: по показаниям.
Показания для консультаций специалистов:
Ожирение у взрослых > клинические рекомендации рф 2021-2020 (россия) > medelement
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Снижение массы тела показано всем пациентам, имеющим ожирение, а также пациентам с избыточной массой тела и наличием одного и более факторов риска ССЗ или с наличием сопутствующих заболеваний, течение которых ассоциировано с ожирением. Пациентам с избыточной массой тела, у которых нет сопутствующих заболеваний, течение которых ассоциировано с ожирением, или факторов риска ССЗ, рекомендуется не допускать дальнейшего увеличения массы тела. Целями лечения ожирения являются снижение массы тела до такого уровня, при котором достигается максимально возможное уменьшение риска для здоровья и улучшение течения заболеваний, ассоциированных с ожирением; поддержание достигнутого результата; улучшение качества жизни больных.
Немедикаментозная терапия
- Немедикаментозная терапия (изменение образа жизни посредством коррекции питания и расширения объема физических нагрузок) является основой лечения ожирения и рекомендуется как первый, обязательный и постоянный этап лечения ожирения [80, 86-88].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
- Для снижения массы тела рекомендуется гипокалорийная диета (дефицит 500-700 ккал от физиологической потребности с учетом массы тела, возраста и пола), сбалансированная по пищевым ингредиентам; на этапе поддержания достигнутой массы тела – сбалансированная по пищевым ингредиентам эукалорийная диета. Голодание не рекомендуется в связи с отсутствием данных о его эффективности и безопасности в лечении ожирения в долгосрочном прогнозе [89-93].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Снижение калорийности питания на 500-1000 ккал в сутки от расчетного приводит к уменьшению массы тела на 0,5-1,0 кг в неделю. Такие темпы снижения массы тела сохраняются в течение 3-6 месяцев. В дальнейшем умеренное снижение массы тела приводит к уменьшению энергозатрат на 16 ккал/кг в сутки у мужчин и на 12 ккал/кг в сутки у женщин за счет уменьшения тощей массы, в результате чего потеря массы тела приостанавливается. Большинство различных типов диет являются равноэффективными при соблюдении принципа ограничения общей калорийности рациона. Основной предиктор успеха диеты – систематическое следование данной диете.
- Рекомендуется терапевтическое обучение пациентов, направленное на изменение образа жизни, квалифицированным медицинским специалистом по структурированной программе в групповом или индивидуальном порядке [94-96].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
- Физическая активность рекомендуется как неотъемлемая часть лечения ожирения и поддержания достигнутой в процессе лечения массы тела. Всем лицам с избыточной массой тела и ожирением показаны регулярные аэробные физические упражнения продолжительностью не менее 150 минут в неделю [97-101].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Медикаментозная терапия
- Назначение препаратов, зарегистрированных в качестве лекарственных средств для лечения ожирения, рекомендовано пациентам, которые не могут достичь клинически значимого снижения массы тела на фоне немедикаментозных методов лечения и/или на этапе удержания достигнутого результата. При этом в случае средней или тяжелой стадии течения ожирения при наличии хотя бы одного осложнения, ассоциированного с ожирением, назначение фармакотерапии показано сразу на фоне немедикаментозных методов лечения [2, 4, 14, 15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Назначение лекарственных средств для терапии ожирения рекомендовано при ИМТ ≥ 30 кг/м2 или при ИМТ ≥27 кг/м2 при наличии факторов риска и/или коморбидных заболеваний [2, 4, 14, 15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Оценку эффективности лекарственной терапии ожирения рекомендуется проводить спустя 3 месяца после начала лечения. Неэффективным может считаться снижение массы тела менее чем на 5% от исходной в течение 3 месяцев [2, 4, 14, 15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Оценку безопасности терапии рекомендуется проводить спустя 1-3 месяца от момента назначения препарата и не реже, чем раз в 3 месяца в дальнейшем [2, 4, 14, 15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Лечение заболеваний, ассоциированных с ожирением, проводится в рамках соответствующих стандартов в соответствии с клиническими рекомендациями. При этом рекомендуется назначение лекарственных препаратов, не влияющих на массу тела, или лекарственных препаратов, способствующих ее снижению [2, 4, 14, 15, 102].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
- Не рекомендуется назначение пищевых добавок или биологически активных добавок в связи с отсутствием данных об их эффективности и безопасности в лечении ожирения [92, 93, 101-105].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
- При наличии клинически и лабораторно диагностированного гипогонадизма у мужчин с ожирением, при отсутствии противопоказаний рекомендуется к рассмотрению тестостерон-заместительная терапия, если при осуществлении попыток не происходит снижение массы тела или при снижении массы тела не происходит восстановление эугонадного статуса мужчины [88].
В настоящее время на территории Российской федерации зарегистрированы следующие препараты для лечения ожирения: орлистат, сибутрамин, лираглутид.
- Орлистат(А08АВ01) ‒ препарат для лечения ожирения периферического действия, рекомендуется пациентам с ИМТ ≥ 30 кг/м2 или ИМТ ≥27 кг/м2 при наличии факторов риска и/или коморбидных заболеваний в дозе 120 мг 3 раза в сутки во время еды или не позже часа после нее для снижения массы тела. Разрешенная максимальная длительность лечения составляет 4 года [67, 85, 88, 104, 106-110].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: орлистат, будучи специфическим, длительно действующим ингибитором желудочно-кишечной липазы, оказывает терапевтический эффект в пределах ЖКТ и не обладает системными эффектами: препятствует расщеплению и последующему всасыванию жиров, поступающих с пищей (около 30%), создавая тем самым дефицит энергии, что приводит к снижению массы тела. Орлистат способствует также снижению гиперхолестеринемии, причем независимо от степени снижения массы тела. Если прием пищи пропускают или пища не содержит жира, то прием препарата можно пропустить. Применение орлистата у больных ожирением позволяет существенно улучшить профиль факторов риска СД 2 типа, ССЗ и других заболеваний, ассоциированных с ожирением, что может благоприятно влиять на прогноз жизни у этой категории больных. Данных, позволяющих судить о влиянии орлистата на общую смертность или смертность от ССЗ, в настоящее время нет. Важным преимуществом препарата является его периферическое действие только в пределах ЖКТ и отсутствие системных эффектов. Орлистат противопоказан при острых панкреатитах и заболеваниях, сопровождающихся диареей, синдромом хронической мальабсорбции, холестазом. Орлистат повышает вероятность образования камней в желчном пузыре, однако рациональное потребление жиров не приводит к снижению моторики желчного пузыря. С учетом механизма действия, к числу побочных эффектов препарата относятся жирный стул, маслянистые выделения из прямой кишки, императивные позывы на дефекацию, учащение дефекации и недержание кала, боли в животе, выделение газов с некоторым количеством отделяемого. Выраженность и продолжительность побочных эффектов напрямую зависят от приверженности пациентов лечению и соблюдения рекомендаций по ограничению жиров в пище. Если рекомендованы поливитамины, их следует принимать не ранее, чем через 2 часа после приема орлистата или перед сном.
- Сибутрамин (А08АА10) ‒ препарат для лечения ожирения центрального действия, рекомендуется пациентам с ИМТ ≥ 30 кг/м2 или ИМТ ≥27 кг/м2 при наличии факторов риска и/или коморбидных заболеваний; в качестве начальной дозы сибутрамина, в т.ч. сибутрамина целлюлоза микрокристаллическая, рекомендуется 10 мг утром, ежедневно, независимо от приема пищи. Если масса тела за первый месяц лечения снизилась менее чем на 2 кг, рекомендуется увеличить дозу до 15 мг сибутрамина при условии хорошей его переносимости. Если за 3 месяца приема масса тела уменьшилась менее, чем на 5% от исходной, лечение считается неэффективным. Разрешенная максимальная длительность лечения составляет 1 год [67, 85, 88, 104, 111-113].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии:сибутрамин, будучи ингибитором обратного захвата серотонина, норадреналина и, в меньшей степени, допамина, в синапсах ЦНС, в том числе в комбинации с микрокристаллической целлюлозой, имеет двойной механизм действия: с одной стороны, он ускоряет чувство насыщения, снижая количество потребляемой пищи, с другой стороны ‒ увеличивает энергозатраты организма, что в совокупности приводит к отрицательному балансу энергии. Сибутрамин обеспечивает эффективное снижение массы тела вне зависимости от пола, возраста и наличия сопутствующих заболеваний. Чем выше исходный ИМТ, тем более интенсивного снижения массы тела можно ожидать. Сибутрамин обеспечивает эффективную и устойчивую потерю массы тела, улучшает метаболические показатели: достоверно снижает уровень ТГ, ОХС, ЛПНП, увеличивает количество антиатерогенных ЛПВП, уменьшает содержание мочевой кислоты в плазме крови, снижает уровень гликированного гемоглобина. Лечение ожирения сибутрамином требует обязательного врачебного наблюдения. Контроль АД и пульса необходим у всех больных до начала лечения, далее с 1-го по 3-й месяц лечения ‒ каждые 2 недели, с 4-го по 6-й месяц ‒ ежемесячно, с 6-го по 12-й месяц ‒ каждые 3 месяца. Препарат отменяют при двукратном учащении пульса более чем на 10 уд. в минуту, повышении АД более чем на 10 мм рт.ст., а также в случае, если оно при двух повторных измерениях превышает 140/90 мм рт.ст. при ранее компенсированной АГ. Препарат не может быть назначен пациентам с неконтролируемой АГ (АД выше 145/90 мм рт.ст.), ИБС, декомпенсацией хронической сердечной недостаточностью, нарушением ритма сердца, цереброваскулярными заболеваниями (инсультом, транзиторными нарушениями мозгового кровообращения), окклюзионными заболеваниями периферических артерий, возрасте старше 65 лет, при тяжелых поражениях печени и почек, которые могут встречаться при ожирении, в случае одновременного приема или спустя менее 2 недель после отмены ингибиторов моноаминооксидазы или других препаратов, действующих на ЦНС (в т.ч. антидепрессантов), при серьезных нарушениях питания и психических заболеваниях, тиреотоксикозе, феохромоцитоме, закрытоугольной глаукоме, доброкачественной гиперплазии предстательной железы. Такие побочные действия, как тошнота, потеря аппетита, запор, сухость во рту, изменение вкуса, бессонница, головная боль, возбуждение, потливость обычно слабо выражены, отмечаются лишь в начале лечения, имеют преходящий характер и, как правило, не требуют отмены терапии.
- Сибутрамин (А08АА10), препарат для лечения ожирения центрального действия, в комбинации с метформином** (А10ВА02), гипогликемическим препаратом, за исключением инсулинов, рекомендуется пациентам с ИМТ 27 кг/м2 и более в сочетании с СД 2 типа и дислипидемией, а также с ИМТ более 30 кг/м2 у пациентов с предиабетом и дополнительными факторами риска развития СД 2 типа для снижения массы тела. Рекомендуется принимать препарат в начальной дозе 1 таблетку, содержащую 10 мг сибутрамина и 850 мг метформина** в сутки. Препарат следует принимать утром, не разжевывая и запивая достаточным количеством жидкости как натощак, так и в сочетании с приемом пищи. Если в течение 4-х недель от начала лечения не достигнуто снижение массы тела на 5% и более, то доза увеличивается до 15 мг сибутрамина 850 мг метформина**. Лечение не должно продолжаться более 3 месяцев у пациентов, которым не удалось за этот период добиться снижения массы тела на 5% от исходного уровня. Длительность лечения не более 1 года [80, 112-114].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии:совместное применение сибутрамина с метформином** повышает терапевтическую эффективность используемой комбинации у пациентов с избыточной массой тела и нарушениями углеводного обмена. Препарат не следует принимать при наличии диабетического кетоацидоза, нарушении функции печени и почек (клиренс креатинина менее 45 мл/мин), а также при наличии противопоказаний к приему сибутрамина. Во время приема препарата следует избегать прием алкоголя, а также лекарственных средств, содержащих этанол.
- Лираглутид (A10BJ02) ‒ аналог человеческого глюкагоноподобного пептида-1 (ГПП-1), рекомендуется пациентам с ИМТ ≥ 30 кг/м2 или ИМТ ≥27 кг/м2 при наличии факторов риска и/или коморбидных заболеваний; начальная доза составляет 0,6 мг подкожно 1 раз в сутки, с последующей стандартной титрацией (доза увеличивается на 0,6 мг с интервалами не менее одной недели для улучшения желудочно-кишечной переносимости до достижения терапевтической – 3,0 мг в сутки). При отсутствии снижения массы тела на 5% и более от исходной за 3 месяца применения лираглутида в суточной дозе 3,0 мг лечение прекращают [115-121].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии:лираглутид регулирует аппетит с помощью усиления чувства наполнения желудка и насыщения, одновременно ослабляя чувство голода и уменьшая предполагаемое потребление пищи. Лираглутид не увеличивает 24-часовой расход энергии. Лираглутид 3,0 мг обеспечивает эффективную и устойчивую потерю массы тела, положительно влияет на динамику кардио-метаболических факторов риска на фоне снижения массы тела. Лираглутид 3,0 мг может рассматриваться как предпочтительный вариант для пациентов с ожирением и наличием сопутствующих ССЗ в связи с доказанным снижением сердечно-сосудистых рисков, устойчивым снижением массы тела в течение трех лет терапии, снижением тяжести ночного апноэ, значительным снижением риска развития СД2 и благоприятным профилем безопасности и переносимости. Препарат противопоказан при медуллярном раке щитовидной железы в анамнезе, в т.ч. семейном, множественной эндокринной неоплазия II типа, тяжелой депрессии, суицидальных мыслях или поведении, в т.ч. в анамнезе, почечной и печеночной недостаточности тяжелой степени, хронической сердечной недостаточности IV функционального класса (в соответствии с классификацией NYHA, у пациентов в возрасте ≥75 лет. Применение лираглутида у пациентов с воспалительными заболеваниями кишечника и диабетическим парезом желудка не рекомендуется, поскольку оно связано с транзиторными нежелательными реакциями со стороны ЖКТ, включая тошноту, рвоту и диарею. С осторожностью прием препарата у пациентов с печеночной недостаточностью легкой и средней степени тяжести, заболеваниями щитовидной железы и наличием острого панкреатита в анамнезе.
- При наличии у пациента с ожирением нарушений углеводного обмена, в том числе состояний, ассоциированных с инсулинорезистентностью (нарушенная гликемия натощак, нарушенная толерантность к глюкозе), с целью снижения риска развития СД 2 типа или увеличения периода до его манифестации рекомендуется назначение метформина**, лираглутида или комбинации метформина** и сибутрамина, в том числе фиксированной [80, 112-114, 116].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Хирургическое лечение
- Хирургическое лечение рекомендуется пациентам с морбидным ожирением в возрасте 18-60 лет при неэффективности ранее проводимых консервативных мероприятий при ИМТ > 40 кг/м2 (независимо от наличия сопутствующих заболеваний) и при ИМТ > 35 кг/м2 и наличии тяжелых заболеваний (СД2, заболевания суставов, СОАС), на течение которых можно воздействовать путем снижения массы тела [14, 15, 20, 29-31, 68-70, 122-127].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Потеря веса, достигнутая посредством интенсивного лечения непосредственно во время подготовки к бариатрической операции, и снижение ИМТ ниже 35 кг/м2 не является противопоказанием для операции. Бариатрическая хирургия также показана тем пациентам, которым удалось снизить вес консервативными методиками, но они не смогли долгосрочно удерживать полученный результат и начали вновь набирать вес (даже в случае, если ИМТ не достиг 35 кг/м2) [124]. Как правило, кандидатами на проведение бариатрических операций являются пациенты в возрасте от 18 до 60 лет, однако вопрос о показаниях к операции может рассматриваться и в других возрастных группах [128-135].
- Хирургическое лечение ожирения не рекомендуется при обострении язвенной болезни желудка и двенадцатиперстной кишки, беременности, онкологических заболеваниях, продолжительность ремиссии которых после лечения составляет менее 5 лет, психических расстройствах: тяжелых депрессиях, психозах (в том числе, хронических), злоупотреблении психоактивными веществами (алкоголем,наркотическими и иными психотропными), некоторых видах расстройств личности (психопатиях), заболеваниях, угрожающих жизни в ближайшее время, тяжелых необратимых изменениях со стороны жизненно важных органов (ХСН III-IV функциональных классов, печеночной, почечной недостаточности и др.) [68, 69, 71- 76, 88, 124].
Уровень убедительности рекомендаций С; уровень достоверности доказательств – 5.
Комментарии: Бариатрическая операция может проводиться после проведения курса противоязвенной терапии и подтверждения заживления эрозий/язв после проведенного лечения.
- Рекомендовано выполнение следующих операций: лапароскопическое регулируемое бандажирование желудка, продольная резекция желудка, гастрошунтирование, а также билиопанкреатическое шунтирование с выключением двенадцатиперстной кишки [68, 123, 124, 127].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
Комментарии: При выборе того или иного вида бариатрической операции рекомендуется учитывать возраст пациента, степень ожирения, наличие тех или иных коморбидных и сопутствующих заболеваний, риск оперативного вмешательства и возможность постоянного регулярного наблюдения в послеоперационном периоде.
Осложнения ожирения
Ожирение является одним из существенных факторов, которые способствуют развитию метаболического синдрома. Его признаки:
Метаболический синдром часто сопровождается:
Неалкогольная Жировая Болезнь Печени (НЖБП) — одно из наиболее распространенных заболеваний печени, тесно ассоциированное с инсулинорезистентностью и метаболическим синдромом. Именно у лиц с метаболическим синдромом отмечается максимальный риск развития НЖБП.
По данным различных исследований, частота НЖБП у больных сахарным диабетом 2 типа и ожирением составляет от 70 до 100%. Инсулинорезистентность приводит к тому, что в печени накапливаются триглицериды и формируется жировой гепатоз, который (при отсутствии лечения) постепенно прогрессирует в фиброз, а затем и в цирроз печени.
[10] На стадии стеатоза заболевание протекает бессимптомно, на стадии стеатогепатита наблюдается повышение печеночных ферментов. Стеатоз и фиброз являются обратимыми стадиями заболевания печени, поэтому крайне важно выявлять заболевание на ранней стадии, с целью предотвращения развития необратимого состояния — цирроза печени.
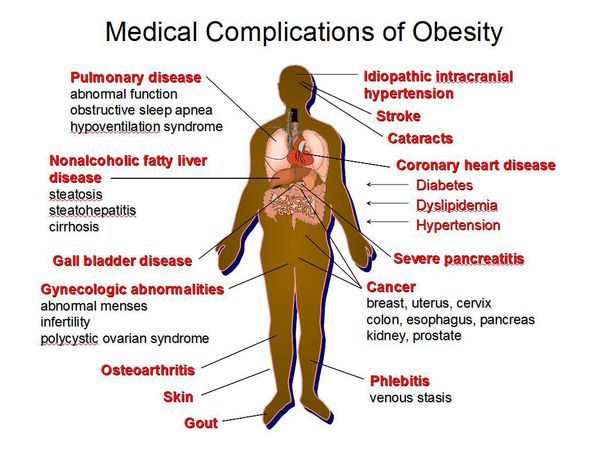
У пациентов с ожирением нередко наблюдается синдром обструктивного апноэ сна (СОАС) — заболевание, при котором происходит частичное или полное спадение дыхательных путей во сне. Характеризуется громким храпом во сне, эпизодами остановки дыхания во сне, выраженной дневной сонливостью.
Данное состояние нарушает процесс сна, приводит к появлению усталости, выраженной дневной сонливости, проблемам с памятью, снижению работоспособности (засыпание на рабочем месте), повышает риск сердечно-сосудистых осложнений, а также ввиду низкого насыщения крови кислородом замедляет обмен веществ и мешает снизить вес пациенту с ожирением.
Скрининговый метод диагностики СОАС — ночная пульсоксиметрия (неинвазивный метод измерения % насыщения крови кислородом). При наличии значительного снижения сатурации крови кислородом по данным пульсоксиметрии показано проведение полисомнографии. С помощью этого метода осуществляется непрерывная регистрация различных физиологических сигналов тела человека: электрическая активность мозга, деятельность сердца, характер дыхания (наличие или отсутствие эпизодов остановки дыхания), степень насыщения крови кислородом.
Причины ожирения
В формировании ожирения важную роль играют многие факторы. Наблюдения за одно- и двуяйцевыми близнецами, воспитывающимися врознь, было показано, что вариации в ИМТ примерно на 70% определяются генетическими факторами и только на 30% – влиянием окружающей среды.
Наиболее важными факторами в увеличении частоты случаев ожирения являются переедание и потребление пищи с высоким содержанием жиров или нарушение режима питания – перемещения основной доли суточной калорийности пищи на вечерние часы. Такой стиль и структура питания характерны для многих развитых стран.
Если человек принимает пищу редкими, но обильными порциями, организм быстро приспосабливается к переработке углеводов в жиры. Еще хуже, если человек не ест весь день, а затем наедается перед сном. Алкоголь препятствует оксидации жиров и способствует их накоплению, поэтому вес тела прямо коррелирует с уровнем потребления алкоголя.
Ожирение начинает развиваться в возрасте 20-30 лет, но чаще – после 40 лет. Женщины больше, чем мужчины, склонны к ожирению. Это обусловлено рядом факторов. У женщин медленнее протекают процессы метаболизма, даже если делаются поправки на конституцию и степень активности.
Другим обстоятельством, предрасполагающим к росту массы тела у женщин по мере старения, является выключение в постменопаузе лютеиновой фазы менструального цикла, во время которой активируется метаболизм. В пожилом возрасте эти различия между мужчинами и женщинами даже увеличиваются.
Склонность к ожирению у женщин находится в обратной зависимости от физической активности и в прямой – от числа родов. Каждый человек подвержен многообразным влияниям наследственности и окружающей среды, лабораторная диагностика позволяет установить ведущие причины ожирения у отдельного пациента.









