Клизмы
С какой целью применяются клизмы?
Клизмой называется введение через прямую кишку различных жидкостей с диагностической или лечебной целью.
Диагностическая клизма применяется, например, для распознавания кишечной непроходимости. Для рентгенологического исследования толстой кишки (ирригоскопии) используют так называемую контрастную клизму, содержащую взвесь рентгеноконтрастного препарата. С лечебной целью применяют очистительные, сифонные и лекарственные клизмы.
Что является показанием для постановки очистительной клизмы?
Очистительные клизмы, предназначенные для разжижения и удаления содержимого нижних отделов толстой кишки, используют при упорных запорах, для удаления токсичных веществ при отравлениях, перед операциями и родами, рентгенологическими исследованиями пищеварительного тракта и эндоскопическими исследованиями толстой кишки, перед применением лекарственных клизм.
Что является противопоказанием для постановки очистительной клизмы?
Противопоказаниями для постановки очистительных клизм служат острые воспалительные и эрозивно-язвенные поражения слизистой оболочки толстой кишки, некоторые острые хирургические заболевания органов брюшной полости (острый аппендицит, острый перитонит), желудочно-кишечные кровотечения, распадающиеся опухоли толстой кишки, первые дни послеоперационного периода после хирургического вмешательства на органах брюшной полости, тяжелая сердечно-сосудистая недостаточность.
Что представляет собой система для постановки очистительной клизмы?
Очистительную клизму ставят с помощью стеклянной или резиновой кружки Эсмарха (специальный резервуар объемом 1-2 л с отверстием), к которой прикрепляют резиновую трубку длиной около 1,5 м с резиновым, эбонитовым или стеклянным наконечником. На конце трубки расположен кран, с помощью которого можно регулировать поступление воды из кружки.
Какой может быть температура воды, используемой для клизмы?
Для очистительной клизмы взрослому человеку требуется обычно 1-1,5 л теплой воды (25-35 °С). Если необходимо стимулировать сокращения толстой кишки (при атонических запорах), то можно применять воду более низкой температуры (12-20 °С). Напротив, если необходимо расслабить гладкую мускулатуру кишечника (при спастических запорах), то используют воду с температурой 37-42 °С. Для усиления очистительного действия клизмы иногда добавляют 2-3 столовые ложки глицерина или растительного масла, или растворяют в воде 1 столовую ложку стружки детского мыла.
Как проводится подготовка к процедуре?
В кружку Эсмарха наливают воду и, открыв кран, заполняют резиновую трубку, вытесняя воздух. Затем кран вновь закрывают и кружку подвешивают выше уровня кровати (кушетки). Больной ложится на левый бок с согнутыми в коленях ногами, подтянув их к животу (в таком положении больного анальное отверстие находится более поверхностно, что облегчает введение наконечника). Под больного подкладывают клеенку, край которой опускают в таз.
Какова техника постановки очистительной клизмы?
Первым и вторым пальцами левой руки раздвигают ягодицы больного, а правой рукой вращательными движениями осторожно вводят в прямую кишку на глубину 10-12 см предварительно смазанный вазелином наконечник. Вначале (первые 3-4 см) наконечник вводят по направлению к пупку больного, а затем поворачивают соответственно просвету прямой кишки и продолжают введение параллельно копчику. После этого открывают кран и вводят жидкость, поднимая кружку на высоту до 1 м. Если вода не поступает, необходимо несколько выдвинуть наконечник и увеличить напор воды, подняв кружку выше. Напротив, при возникновении болей по ходу толстой кишки, напор воды уменьшают. После окончания введения жидкости больного просят воздержаться от дефекации в течение 5-10 минут. Затем за счет стимуляции перистальтики толстой кишки происходит опорожнение ее нижних отделов от каловых масс. Использованные наконечники моют теплой водой с мылом и кипятят.
В каких случаях показано применение масляных клизм?
При упорных запорах, особенно спастического происхождения, применяют масляные клизмы. Для этого используют 100-200 г подогретого до температуры 37- 38 °С любого растительного масла, которое вводят в прямую кишку с помощью резинового грушевидного баллончика или шприца Жане. Масляные клизмы, способствующие расслаблению стенки кишки и последующему усилению перистальтики, ставят обычно вечером (после процедуры больной должен спокойно полежать в течение получаса), при этом послабляющий эффект наступает через 10-12 часов, обычно утром.
В каких случаях используются гипертонические клизмы?
Для стимуляции опорожнения кишечника при атонических запорах используют также гипертонические (солевые) клизмы. 50-100 мл 10 % раствора хлорида натрия или 20-30 % раствора сульфата магния вводят в прямую кишку с помощью резинового баллончика или шприца Жане, после чего просят пациента воздержаться от дефекации в течение 20-30 минут. Поскольку гипертонические клизмы благодаря своему осмотическому действию способствуют выходу воды из тканей в просвет прямой кишки, то их применяют в борьбе с отеками, в частности с отеком мозговых оболочек.
В каких случаях показано применение сифонной клизмы?
Сифонные клизмы применяют с лечебной целью при различных отравлениях, интоксикации продуктами обмена веществ (например, при хронической почечной недостаточности), при динамической и механической кишечной непроходимости (в последнем случае в качестве предоперационной подготовки), а также при неэффективности очистительных клизм. Сифонные клизмы иногда используют и для диагностики кишечной непроходимости (отсутствие в промывных водах пузырьков газа и каловых масс служит одним из ее симптомов). Применение сифонных клизм при кишечной непроходимости противопоказано при подозрении на тромбоз или эмболию сосудов брыжейки.
В чем особенность системы для сифонной клизмы?
При постановке сифонной клизмы используют большую воронку емкостью 0,5-2 л, а также резиновую трубку длиной 1-1,5 м с диаметром не менее 1 см, соединенную с гибким резиновым наконечником или резиновой кишечной трубкой длиной 20-30 см. Вместо кишечной трубки и гибкого резинового наконечника можно воспользоваться толстым желудочным зондом.
Какова техника постановки сифонной клизмы?
Гибкий конец резиновой кишечной трубки или толстого желудочного зонда, смазанный вазелином, вводят через прямую кишку на глубину 20-30 см. Действие сифонной клизмы, так же как и промывание желудка, основано на принципе сообщающихся сосудов. Подсоединив воронку к наружному концу трубки, ее удерживают в несколько наклонном положении немного выше уровня таза пациента и заполняют жидкостью для промывания – чистой кипяченой водой, слабым раствором перманганата калия, 2 % раствором гидрокарбоната натрия. Воронку поднимают вверх примерно на 50 см выше уровня тела, после чего жидкости начинает поступать в кишечник. Как только жидкость в воронке дойдет до ее сужения, воронку опускают ниже уровня тела больного, и она начинает заполняться поступающей обратно из кишечника жидкостью вместе с пузырьками газа и каловыми массами. Перевернув воронку и вылив содержимое, процедуру промывания вновь повторяют до тех пор, пока из кишечника в воронку не будут поступать чистые промывные воды.
Обычно на одну сифонную клизму требуется 10-12 л жидкости.
Что представляют собой лекарственные клизмы?
К лекарственным клизмам относятся лечебные клизмы с введением различных лекарственных веществ. Лекарственные клизмы чаще всего являются микроклизмами, и их объем составляет обычно 50-100 мл.
Какова техника постановки лекарственной клизмы?
Для лекарственных клизм используют резиновый грушевидный баллончик или шприц Жане с длинным резиновым наконечником (катетером), который вводят в прямую кишку на глубину 10-12 см. Перед их применением, как правило, ставят очистительную клизму. Различают лекарственные клизмы общего (резорбтивного) и местного действия.
В каких случаях используются лекарственна клизмы местного действия?
Лекарственные клизмы местного действия применяют с расчетом на местный эффект вводимого лекарственного вещества.
Так, при воспалительных заболеваниях слизистой оболочки прямой и ситовидной кишок используй клизмы с настоем ромашки и колларголом, при воспалеии предстательной железы применяют микроклизм с антипирином и т. д.
В каких случаях используются лекарственные клизмы общего действия?
Лекарственные клизмы общего действия применяют при невозможности или нежелательности перорального или парентерального введения лекарственных веществ.
При этом, как и при любом ректальном способе введения лекарственных средств вообще, различные лекарственные вещества всасываются в кровь, не попадая в печень и, следовательно, не разрушаясь в ней. С помощью лекарственных клизм вводят, например, некоторые снотворные средства (хлоралгидрат).
Что представляет собой и как делается капельная клизма?
При необходимости введения через прямую кишку большого количества лекарственных растворов применяют капельные клизмы. Такая потребность может возникнуть, например, при обезвоживании организма (в частности, при упорной рвоте), когда внутривенное введение жидкости затруднено из-за большой вязкости крови При постановке капельной клизмы в резиновую трубку (ближе к кружке Эсмарха) вставляют капельницу и зажим. Через прямую кишку на глубину 20-30 см вводя трубку с резиновым наконечником.
Поступление соответствующих растворов (например изотонического раствора хлорида натрия) регулируется с помощью зажима и производится обычно со скоростью 60-100 капель в минуту.
В каких случаях и как делаются крахмальные клизмы?
Крахмальные клизмы применяют как обволакивающее средство при колитах. В 100 мл прохладной воды разводят 5 г крахмала и, размешивая, понемногу добавляют 100 мл кипятка. Остужают раствор до 40 °С и вводят в кишку. В крахмале вводят и лекарственные средства общего действия, например препараты наперстянки, хлоралгидрат, особенно в тех случаях, когда они раздражают слизистую оболочку прямой кишки. Для этого к лекарственному раствору (25 мл) добавляют 25 мл заваренного крахмала (1 г на 50 мл воды).
В каких случаях и как делаются питательные клизмы?
Питательные клизмы используют как дополнительный метод введения в организм питательных веществ. В клизме вводят 5-10 % раствор глюкозы, растворы аминокислот. Объем клизмы не более 200 мл теплого раствора (37-38 °С) с добавлением 8-10 капель настойки опия для подавления кишечной перистальтики. В сутки можно поставить 3-4 клизмы. При необходимости ввести большие объемы питательных веществ используют капельное ректальное введение.
Подготовка к трансректальному узи
Если же вам было назначено трансректальное УЗИ, подготовка к нему будет совсем другой. В этом случае нет необходимости в наполнении мочевого пузыря, но поскольку доступ будет проводиться через прямую кишку, её необходимо очистить от каловых масс, которые могут помешать проведению УЗИ. Для этого могут применяться различные методы:
- Прием очищающих кишечник препаратов, к примеру, Фортрана. Он полностью очищает кишечник, не нанося вреда необходимой для нормального пищеварения флоре. Принимать его нужно в день накануне обследования по прилагаемой схеме. Для полного очищения необходимо выпить 3 или 4 пакета, растворяя каждый в литре воды. Если обследование назначено на утро, то все пакеты следует выпить с водой в один день, если же оно планируется на вторую половину дня, то второй и третий оставляют на утро. Фортран обеспечивает качественное очищение, но требует длительной предварительной подготовки и потребления большого количества жидкости.
- Очистительная клизма. Более простой вариант – поставить с утра, за 2-3 часа до планового обследования небольшую, 200-300 миллилитров, клизму из теплой воды. В некоторых клиниках её включают в стоимость обследования и могут провести непосредственно перед исследованием.
- В случаях, когда планируется одновременно с трансректальным УЗИ делать биопсию простаты, может потребоваться предварительный прием антибиотиков, которые понизят вероятность воспалительных процессов в месте прокола.
Большие никакой подготовки к трансректальному УЗИ не требуется.
Все, написанное выше, касается только планового УЗИ простаты, подготовка в этом случае только облегчает обследование. Если же его необходимо сделать экстренно, то никаких предварительных процедур не проводится.
Необходимо отметить, что приведенные рекомендации описывают только общие случаи, в каждом индивидуальном может потребоваться особая подготовка. Поэтому, когда врач назначает УЗИ простаты, не стоит стесняться задавать вопросы, выясняя все тонкости. Ведь от них может зависеть точность обследования, а значит, и определение верного диагноза.
Правила сбора мочи для общего анализа
Моча для анализа должна правильно собираться для обеспечения точности и правильности диагностических данных. Неверно собранная моча не может быть проанализирована адекватно, поэтому результат общего анализа в этом случае является неправильным. Только правильно собранная моча гарантирует правильный результат анализа.
Чтобы собрать необходимую среднюю порцию утренней мочи, необходимо придерживаться следующей методики сбора:
1. Утром встать, и сразу совершить омовение наружных половых органов теплой водой. До сбора мочи для анализа не мочиться!
2. После обмывания обсушите промежность полотенцем и расположитесь удобно в ванной, туалете или над тазом.
3. Приготовьте чистую емкость для мочи, взяв ее в правую руку (или в левую для левшей).
4. Выпустите примерно четверть мочи в унитаз, ванну или таз, после чего задержите мочеиспускание.
5. Подставьте емкость для мочи к уретре.
6. Выпустите еще примерно половину мочи в емкость.
7. Уберите емкость с мочой для анализа от уретры.
8. Выпустите последнюю порцию мочи в унитаз, ванну или таз. Количество мочи для анализа должно быть не менее 50 мл.
Собранную мочу следует сдать для анализа в тот же день, в течение 2-3 часов. Если вам не удалось сдать собранную мочу в лабораторию, лучше ее вылить, и собрать другую порцию на следующий день.
Чистую емкость для мочи можно получить в лаборатории или купить в аптеке. Перед сбором мочи для общего анализа следует исключить сильные физические нагрузки, пребывание в жаре и холоде, а также прием лекарственных препаратов. Помните, что получение правильного результата анализа, который поможет в диагностике различных заболеваний, обусловлено соблюдением правил сбора мочи.
Правила сбора калаПравила сбора кала на копрологическое исследование
Копрологическое исследование проводится с целью выявления нарушений в работе желудочно-кишечного тракта.
Перед сдачей анализа для получения адекватных результатов рекомендуется пищевой рацион, в который входит белый и черный хлеб, мясо, жаренное куском, масло, сахар, гречневая и рисовая каши, жареный картофель, салат, квашеная капуста, компот из сухих фруктов и свежие яблоки.
1. Выяснить в регистратуре, куда приносить кал для анализа.
2. Подготовить контейнер для сбора кала с ложечкой-шпателем.
3. Кал собрать после самостоятельной дефекации в контейнер для кала, заполнив его примерно на 1/3. Следует избегать примеси к калу мочи и отделяемого половых органов.
4. Плотно закрыть контейнер завинчивающейся крышкой.
5. Разборчиво написать на этикетке контейнера ФИО, дату и время сбора кала.
6. Контейнер хранить в холодильнике и принести в клинику в указанное регистратурой место в день сбора материала.
Правила сбора кала на стеркобилин, билирубин, панкреатическую эластазу, углеводы
1. Выяснить в регистратуре, куда приносить кал для анализа.
2. Подготовить стерильный контейнер для сбора кала с ложечкой-шпателем.
3. Кал собрать после самостоятельной дефекации в контейнер для кала, заполнив его примерно на 1/3.
4. Плотно закрыть контейнер завинчивающейся крышкой.
5. Разборчиво написать на этикетке контейнера ФИО, дату и время сбора кала.
6. Контейнер хранить в холодильнике и принести в клинику в указанное регистратурой место в день сбора материала.
Правила сбора кала на яйца гельминтов и простейшие
Исследование кала на яйца гельминтов (глистов) и простейшие (амебу) проводится с целью выявления паразитов в желудочно-кишечном тракте.
1. Выяснить в регистратуре, куда приносить кал для анализа.
2. Подготовить контейнер для сбора кала с ложечкой-шпателем.
3. Кал собрать после самостоятельной дефекации в контейнер для кала, заполнив его примерно на 1/3.
4. Плотно закрыть контейнер завинчивающейся крышкой.
5. Разборчиво написать на этикетке контейнера ФИО, дату и время сбора кала.
6. Контейнер хранить в холодильнике и принести в клинику в указанное регистратурой место в день сбора материала.
Правила сбора кала на скрытую кровь
Анализ кала на скрытую кровь проводится для выявления кровотечения из органов желудочно-кишечного тракта
Кал собирают не ранее, чем через 3 дня после отмены препаратов железа, висмута, слабительных, проведения рентгена желудочно-кишечного тракта или клизмы. За 2 дня до сдачи анализа из пищевого рациона исключается мясо, свежие овощи и фрукты.
1. Выяснить в регистратуре, куда приносить кал для анализа.
2. Подготовить контейнер для сбора кала с ложечкой-шпателем.
3. Кал собрать после самостоятельной дефекации в контейнер для кала, заполнив его примерно на 1/3.
4. Плотно закрыть контейнер завинчивающейся крышкой.
5. Разборчиво написать на этикетке контейнера ФИО, дату и время сбора кала.
6. Контейнер хранить в холодильнике и принести в клинику в указанное регистратурой место в день сбора материала.
Правила сбора кала на яйца гельминтов и простейшие
Исследование кала на яйца гельминтов (глистов) и простейшие (амебу) проводится с целью выявления паразитов в желудочно-кишечном тракте.
1. Выяснить в регистратуре, куда приносить кал для анализа.
2. Подготовить контейнер для сбора кала с ложечкой-шпателем.
3. Кал собрать после самостоятельной дефекации в контейнер для кала, заполнив его примерно на 1/3.
4. Плотно закрыть контейнер завинчивающейся крышкой.
5. Разборчиво написать на этикетке контейнера ФИО, дату и время сбора кала.
6. Контейнер хранить в холодильнике и принести в клинику в указанное регистратурой место в день сбора материала.
Правила сбора биоматериала на энтеробиоз
Исследование на энтеробиоз проводится с целью выявления яиц остриц.
1. Выяснить в регистратуре, куда приносить биоматериал для анализа.
2. Подготовить (взять в регистратуре) специальный контейнер для сбора биоматериала со шпателем, имеющим клейкий слой.
3. Утром сразу после сна до проведения гигиенических процедур раздвинуть ягодицы и прижать к заднему проходу клейкий слой шпателя. Яйца остриц приклеятся к шпателю.
4. Вставить шпатель в контейнер и плотно закрыть завинчивающейся крышкой.
5. Разборчиво написать на этикетке контейнера ФИО, дату и время сбора кала.
6. Контейнер хранить в холодильнике и принести в клинику в указанное регистратурой место в день сбора материала.
Примечание: после туалета промежности или принятия душа яйца остриц вымываются из складок прямой кишки и анализ будет недостоверным.
Подготовка к клиническому анализу крови
Для получения достоверного результата, следует соблюдать правила сдачи:
Не курить в течение полутора-двух часов, так как никотин вызывает спазм периферических сосудов. Это уменьшает доступ крови к кончикам пальцев и затрудняет получение образца. По этой же причине не рекомендуется пить крепкий чай или кофе.
Исключить очень жирную пищу и алкоголь, так как повышенный уровень холестерина и других веществ в крови может повлиять на показатель СОЭ, который обязательно определяют при этом исследовании.
Не желательно в течение суток перед сдачей анализа принимать некоторые препараты, влияющие на свертывающую систему крови. К ним относят популярные нестероидные анальгетики.
Плановый клинический анализ крови не следует сдавать на фоне вирусной инфекции, а также в течение недели после выздоровления. Эти заболевания значительно влияют на клеточный состав.
В отличие от биохимического исследования, общий анализ можно выполнять и через короткий промежуток времени (около часа) после последнего приема пищи.
Сдавать кровь натощак или нет – решать вам. Если планируется проведение только клинического анализа, то вполне можно неплотно позавтракать. В случае же комплексного обследования желательно воздержаться от приема пищи и сладких напитков.
Подготовка к биохимическому анализу крови
От правильности подготовки к биохимическому анализу крови во многом зависит результат. В связи с вариабельностью многих показателей крови перед анализом следует строго(!) придерживаться следующих правил:
– сдавать анализ нужно строго натощак, после 8-12 часов голодания, можно пить только не газированную воду;
– нельзя утром в день анализа жевать жевачку, есть мятные леденцы (даже без сахара);
– запрещено пить кофе, чай, соки, газированную и сладкую воду;
– алкоголь желательно полностью исключить за 14 дней до посещения лаборатории;
– не изменять своему рациону питания за 3 дня до анализа, но постараться исключать в пище жирные, острые и жареные блюда;
– отменить занятия спортом за 3 дня до исследования;
– придя утром в лабораторию, сядьте и отдохните 10-15 минут;
– сдавать биохимический анализ крови нужно утром, с 7 до 11 часов утра, поскольку все нормы разработаны именно на это время;
– если Вы принимаете какие-либо медикаменты — отмените, если это возможно, их прием за 3 дня до исследования; если это не возможно — предупредите лечащего врача;
– желательно сдавать анализы в одной и той же лаборатории.
Биохимический анализ крови нужно сдавать до того как идти на процедуры или другие обследования (сканирование, массаж).
И помните, расшифровать биохимический анализ крови может только врач.
Препараты для восстановления микрофлоры кишечника – блог планета здоровья
Всем хорошо известна роль бактерий в развитии хронических и острых заболеваний. Но вместе с тем существуют бактерии, которые приносят пользу организму хозяина. Такое взаимовыгодное сотрудничество бактерий и организма человека называется симбиозом. Эта совокупность «хороших» микроорганизмов, обитающих в нашем теле как снаружи, так и внутри, обеспечивающая нормальную жизнедеятельность человеку, и есть МИКРОФЛОРА. И абсолютное первенство по количеству и видовому разнообразию бактерий в организме принадлежит кишечнику.
Процесс формирования микрофлоры начинается с момента рождения ребенка. До этого, при нормальном течении беременности, во всем организме ребенка нет ни одной бактерии. Уже во время родов организм ребенка начинает знакомиться с микроорганизмами матери. В основном для ребенка важны лактобактерии, которые являются первыми защитниками от инфицирования. После рождения и в процессе вскармливания, заселение кишечника бактериями только усиливается. В основном это бифидобактерии. Относительно стабильным состав бактерий становится к первому месяцу жизни ребенка.
В настоящее время все ученые пришли к выводу, что организм человека и населяющие его микроорганизмы — это единая функционирующая система. Но больше всего поражают исследования, которые говорят о тесной взаимосвязи мозга и кишечника. Именно кишечник и его микрофлора влияют на психическое и эмоциональное состояние. То есть подавленность и депрессия могут быть следствием нарушения состава бактерий в кишечнике или нарушением их количества.
Значение микрофлоры огромно!
- Переваривание и расщепление непереваренных остатков пищи.
- Продукция витаминов, необходимых нашему организму. Витамины В12, Витамин К, Биотин, Фолиевая кислота, Витамин В2 —это лишь некоторые витамины, которые синтезируются в толстом кишечнике. Витамины группы В особенно важны — они участвуют в регуляции нервной системы, помогают противостоять стрессам и депрессиям. При нарушении микрофлоры минимизируется усвояемость этих витаминов, и даже курсы их приема не дадут положительного эффекта.
- Защитная функция. Полезные бактерии подавляют рост болезнетворных микроорганизмов. А также стимулируют защитные функции человека, так как участвуют в синтезе иммуноглобулинов.
- Усваивание микроэлементов, в особенности кальция.
- Усиление перистальтики кишечника, что способствует более комфортному и эффективному перевариванию.
Как работает кишечник?
Кишечник является конечным отделом пищеварительного тракта человека. При приеме пищи, еда через ротовую полость, по пищеводу, попадает в желудок. В желудке идет активное переваривание твердых частиц, расщепление их на более мелкие, которые попадая в двенадцатиперстную кишку измельчаются еще больше. Все это происходит под воздействием активных веществ — ферментов. Здесь и начинается кишечник — трубка со множеством изгибов.
Длина кишечника составляет в среднем 7-9 м. Поэтому передвижение пищевого комка по нему происходит за счет перистальтики (волнообразного сокращения стенок). Кишечник состоит из двух отделов — тонкого и толстого кишечника. Основная задача тонкого кишечника — всасывание полезных веществ из поступающей в организм пищи или лекарственных препаратов.Стенки тонкого кишечника состоят из множества ворсинок, которые многократно увеличивают площадь всасывания. Если расправить тонкий кишечник, то он займет площадь в 7 километров! А функция толстого кишечника—окончательное переваривание и всасывание ранее непереваренных остатков пищи (например, усвоение кальция и множества других минералов происходит только в толстом кишечнике), всасывание воды и формирование каловых масс.
Наш организм не способен переварить растительную пищу самостоятельно. Ее переваривают живущие в кишечнике бактерии. Их количество увеличивается в направлении от тонкого кишечника к толстому. Именно эти бактерии и составляют микрофлору кишечника.
В связи с чем происходит нарушение микрофлоры?
– Неправильное питание и вредные привычки. Большие объемы порций, высокое содержание химических добавок в пище, внезапная смена рациона, изменение режима приема пищи. Все это затрудняет правильную работу бактерий и в результате всасывание полезных микроэлементов нарушается. Злоупотребление сахаром и алкоголем также отрицательно влияет на микрофлору.
– Прием лекарственных препаратов, оказывающих губительное влияние на бактерии. К ним относятся антибиотики, сульфаниламиды, антидепрессанты, гормональные препараты, слабительное.
– Воспалительные процессы в кишечнике.
– Гельминтоз (наличие паразитов в организме, в т.ч. в кишечнике).
– Бесконтрольное очищение организма клизмой.
– Хронический стресс, нарушение сна.
– Химиотерапия, радиотерапия при онкологических заболеваниях.
В каких случаях требуется восстановление микрофлоры?
Обычно симптомы нарушения микрофлоры развиваются постепенно. Но чем быстрее человек скорректирует свое питание и поможет своему организму, тем быстрее все вернется в норму. Если же симптомы существуют уже долгое время, а мы старательно их игнорируем, то в итоге получаем серьёзное нарушение работы органов пищеварения, плохое самочувствие, ожирение и еще целый комплекс проблем, для решения которых уже потребуется множество усилий, времени и средств.
Какие симптомы говорят о том, что нашей микрофлоре нужна помощь?
1) Нарушение стула — это может быть как диарея, так и запор.
2) Так называемые диспепсические явления — отрыжка, метеоризм, вздутие живота, изжога, неприятный запах изо рта, тошнота, ощущение тяжести в животе.
3) Ухудшение состояния волос, кожи и ногтей, нездоровый цвет лица, бесконтрольный набор веса.
4) Повышенная чувствительность организма к различным веществам (аллергия).
5) Слабость и быстрая утомляемость, плохой сон и депрессия.
Все это признаки нарушения баланса нашей микрофлоры кишечника. Как видно из списка, связь с кишечником некоторых симптомов совсем неочевидна. Патологический процесс в кишечнике ведет к изменению всего организма, сильному снижению качества жизни, общего самочувствия и работоспособности. Если вы обнаружили у себя эти неприятные симптомы, то нашим «полезным» бактериям нужна помощь.
Так как же можно им помочь? Для начала выясним что такое пробиотики и пребиотики и чем они отличаются.
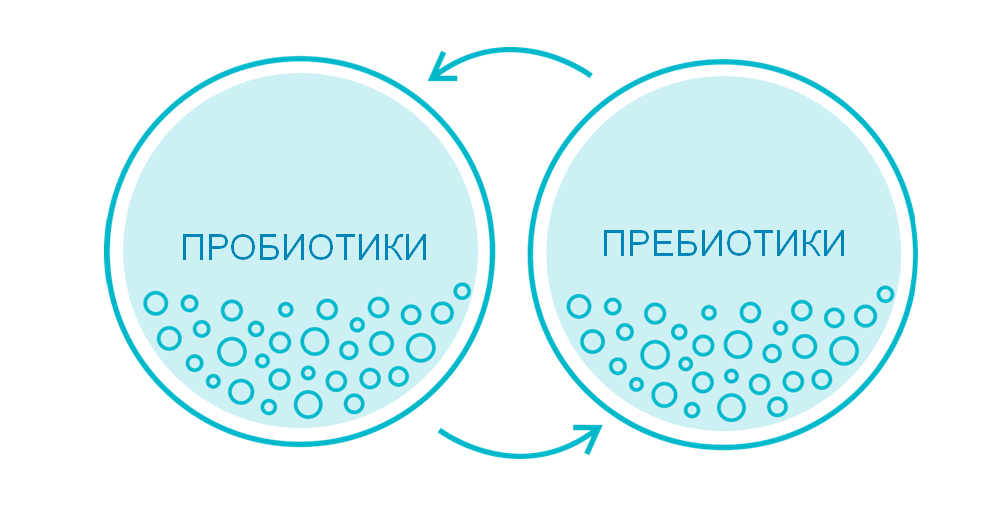
Пробиотики.
По определению ВОЗ, пробиотики — это непатогенные для человека микроорганизмы, которые обладают способностью восстанавливать нормальную микрофлору кишечника, а также губительно влиять на болезнетворные и условно-патогенные микроорганизмы. Т.е. это живые бактерии, которые в норме присутствуют в кишечнике каждого здорового человека и приносят ему пользу.
В настоящее время к пробиотикам относятся следующие микроорганизмы:
– Лактобактерии (L. acidophilus, L. plantarum, L. casei, L. bulgaricus, L. lactis, L. reuteri, L. rhamnosus, L. fermentum, L. jonsonii, L. gassed);
– Бифидобактерии (B. bifidum, B. infantis, B. longum, B. breve, B. adolescents);
– Непатогенные разновидности Кишечной палочки;
– Непатогенные разновидности Энтерококка;
– Молочнокислый стрептококк;
– Дрожжевые грибки;
Некоторые лекарственные формы пробиотиков содержат в себе только один вид микроорганизмов, другие — несколько. Также пробиотики содержатся в кисломолочных продуктах или простых молочных продуктах, специально обогащенных разными видами полезных бактерий.
Пребиотики.
Пребиотики, согласно определению ВОЗ — это вещества, которые не всасываются и не перевариваются в желудке и тонком кишечнике, но создают благоприятные условия для роста и размножения полезных бактерий кишечника.
Основными веществами-пребиотиками являются лактулоза, инулин, олигофруктоза и пищевые волокна, а вспомогательными веществами:аргинин, валин, глютаминовая кислота, пектины и хитозан. Также к таким веществам можно отнести и некоторые витамины (напр. Витамин А, Е, С). Все эти компоненты используются для изготовления биологически активных добавок или лекарственных препаратов. Пребиотики есть и в некоторых продуктах питания, например, в крупах, молочных продуктах, кукурузе, хлебе, луке, чесноке. Т.е. эти вещества проходят транзитом через весь наш пищеварительный тракт и уже в самом конце, в толстом кишечнике, подкармливают бактерии нормальной микрофлоры, создавая условия для их жизнедеятельности. Тем самым они участвуют в поддержании баланса и постоянства микрофлоры кишечника.
Как правильно принимать препараты для восстановления микрофлоры?
В каждом отдельном случае, дозировки и правила приема могут немного отличаться, но и у пребиотиков, и у пробиотиков можно выделить общие принципы терапии. Пребиотики принимаются по 3-4 раза в день во время еды. Принимать их можно длительными курсами, иногда даже больше года. Как правило, пребиотики назначаются для поддержания нормальной микрофлоры кишечника, когда активным лечением было достигнуто улучшение состояния и необходимо его сохранить. Также пребиотики хорошо устраняют симптомы дисбактериоза, облегчая состояние больного.
Схемы приема пробиотиков отличаются, в зависимости от формы заболевания. При хронических заболеваниях — прием пробиотиков необходим 3-4 раза в день за 30 – 60 минут до еды. Продолжительность приема составляет 14, 21, 30 дней. Если же состояние острое, то прием препаратов происходит 4 – 6 раз в день, коротким курсом до нормализации состояния.
Порошковую форму лекарственного препарата необходимо развести в теплой воде, капсулы и таблетки проглатывают и запивают небольшим количеством воды. Важно подобрать правильно пробиотик, с нужным составом микроорганизмов, для оптимального лечения патологии.
При лечении этой группой препаратов необходимо скорректировать свой рацион питания, а именно: уменьшить, а лучше полностью исключить сахар и продукты его содержащие; употреблять больше сложных углеводов (фрукты, овощи, фасоль), клетчатки и зелени(пищевые волокна и микроэлементы полезны для микрофлоры кишечника).
Какие препараты принимают для восстановления микрофлоры?
Рекомендательный перечень препаратов включает в себя пробиотики, которые содержат в себе представителей одного вида бактерий (однокомпонентные) или нескольких (поликомпонентные), а также синбиотики (т.е. содержат в себе и полезные бактерии и питательную среду для них). К пробиотикам существуют особые требования: бактерии в препаратах в норме присутствуют в микрофлоре кишечника, при клинических исследованиях они проявляли положительный эффект на организм человека, они не способны вызвать болезненное состояние, положительно влияют на иммунитет, а при длительном использовании не оказывают побочных эффектов.
ХилакФорте.
Является пробиотиком метаболитного типа. Состав препарата:продукты обмена веществ нескольких типов бактерий. На данный момент существует множество исследований данного препарата, которые доказывают его эффективность при нарушениях микрофлоры кишечника, а также при острых кишечных инфекциях (таких как острая дизентерия и сальмонеллез). Было выявлено, что при приеме Хилак-Форте качественный состав микрофлоры изменялся в лучшую сторону (уменьшалось количество условно-патогенных бактерий). Препарат способствовал уменьшению воспаления в слизистой оболочке кишечника и процессов атрофии в нем. Продукты метаболизма являются питательным субстратом для полезных микроорганизмов и стимулируют регенерацию всего спектра микрофлоры. Хорошая переносимость препарата и отсутствие нежелательных реакций позволяет принимать его детям, беременным и кормящим женщинам. Выпускается препарат в форме капель во флаконе по 30 мл и 100 мл. Принимают Хилак Форте до или во время еды 3 раза в сутки. Дозировка
Дюфалак.
Относится к группе пребиотиков. Содержит в себе ЛАКТУЛОЗУ (дисахарид, созданный искусственным путем. В процессе разложения лактулозы снижается кислотность содержимого кишечника, повышается давление в просвете кишки и усиливается ее перистальтика. Поэтому при нарушении микрофлоры с нарушением стула (запором), наблюдается значительное улучшение состояния при приеме Дюфалака. Большинство патогенных бактерий живут в слабощелочной или нейтральной среде. Препарат угнетает рост патогенной микрофлоры, за счёт создания кислой среды в кишечнике, а так как лактулоза служит питательным субстратом для бактерий кишечника, нормализуется состав микрофлоры.
Как принимать: Дюфалак выпускается в виде сиропа со сливовым вкусом. Можно принимать как в разбавленном виде, так и неразбавленном. Всю дозу необходимо сразу проглотить.Пребиотическая доза препарата и длительность приема подбираются индивидуально, учитывая частоту стула у пациента, у взрослых 5–10 мл, у детей 2,5–5 мл 1 раз в сутки.
Бифиформ.
Относится к многокомпонентным пробиотикам. Содержит в себе Бифидобактерии и Энтерококки. А сама капсула препарата является одновременно и защитой от расщепления в желудке и питательным субстратом для данных штаммов бактерий. Важно, что препарат, в отличии от многих других препаратов для восстановления микрофлоры не содержит лактозы. Поэтому он актуален для людей с ее непереносимостью. Препарат не только помогает заселить кишечник полезными бактериями, но и стимулирует развитие местного иммунитета. Как принимать: для восстановления и поддержания микрофлоры рекомендуется принимать по 1 капсуле 2-3 раза в день курсом от 2 до 3 недель. Не зависит от приема пищи, что тоже является дополнительным плюсом при применении.
Флорин Форте.
Поликомпонентный пробиотик, который содержит в себе 2 типа штаммов: Бифидобактерии и Лактобактерии. Это единственный в своем роде поликомпонентный пробиотик, в котором микроколонии бактерий сорбированы по специальной технологии на частицы активированного угля. Данная технология позволяет препарату доставить бактерии в кишечник в неизменном виде, а компоненты угля помогают им прикрепиться к кишечной стенке. Штаммы бактерий не являются генно-модифицированными. Выявлена высокая эффективность препарата при нарушениях стула (диареи). При данном симптоме средство действует наиболее эффективно, по сравнению с другими препаратами-пробиотиками по данным последних исследований. Большим достоинством вещества является его безопасность. Его можно давать детям с первых дней жизни (и даже недоношенным детям), а также беременным и кормящим женщинам. Как принимать:Флорин-Форте представлен в форме порошка. Прием желательно производить во время еды, но строгой зависимости нет. Препарат смешивают с жидкой пищей (в идеале с кисломолочным продуктом) или водой. Новорожденным и детям грудного возраста препарат смешивают с грудным молоком. Дозировка зависит от возраста. Взрослым пациентам назначается по 2 пакета 3 раза в сутки, детям по 1 пакету 2-4 раза в сутки. Препарат содержит лактозу.
Линекс.
Является одним из самых известных в группе поликомпонентным пробиотиком. В составе Линекса целых три непатогенные бактерии — Лактобактерии, Бифидобактерии и Молочный Стрептококк. Особо эффективна эта комбинация при нарушении микрофлоры, связанной с приемом антибиотиков, а Энтерококк позволяет нормализовать микрофлору в верхних отделах кишечника, что можно встретить не у все пробиотических препаратов. По данным исследований, именно при диарее, вследствие приема антибиотиков, Линекс показал хорошие результаты. Также препарат положительно влияет на иммунитет, т.к. участвует в синтезе аскорбиновой кислоты и образует вещества с антибактериальными свойствами, что может помочь при легких формах кишечных инфекций. Большим плюсом Линекса является устойчивость микроорганизмов, входящих в состав препарата к антибиотикам. Именно поэтому препарат можно принимать параллельно с терапией антибактериальными препаратами. Как принимать: его можно принимать детям, пожилым людям, беременным и кормящим женщинам. Дозировка зависит от формы выпуска. Для взрослых более удобен прием в форме капсул (рекомендованная доза — по 2 капсулы 3 раза в день). Для детей существуют саше с порошком или капли, которые можно добавлять в молоко, сок и другие негорячие напитки. Запивать капсулы также не рекомендуется горячими напитками или алкоголем. Если при приеме препарата наблюдается повышение температуры или ухудшение общего состояния требуется дополнительное наблюдение врача.
Пробифор.
Пробиотик, содержащий один штамм бактерий — Бифидобактерии. Также в составе — активированный уголь. Препарат, используемый не только для поддержания и восстановления микрофлоры, но и для лечения кишечных инфекций неизвестной этиологии, диареи и интоксикации. Содержит лактозу, поэтому противопоказан при ее непереносимости. Является достаточно активным препаратом, которые показывает высокую эффективность в лечении кишечных заболеваний. Как принимать: Пробифор принимают внутрь во время приема пищи, при необходимости — независимо от приема пищи. Выпускается в форме капсул и порошка. Капсулы можно принимать только детям от 5 лет и взрослым, порошок всем возрастным группам.
Бифидумбактерин.
Однокомпонентный пробиотик, содержащий штамм Бифидобактерий. Имеет много лекарственных форм (капсулы, суспензия, суппозитории, порошок). У данного препарата очень мягкое воздействие на микрофлору, поэтому четкой схемы приема нет. Можно применять как детям, так и беременным женщинам. Одним из плюсов препарата является его ценовая доступность.
Лактобактерин плюс.
Пробиотик, содержащий один штамм бактерий — Лактобактерии. Помимо нормализации микрофлоры, имеет свойство повышения иммунной защиты организма. При аллергических проявлениях также оказывает высокую эффективность. Форма выпуска: жидкий концентрат. Такая форма более удобна чем порошковая, так как нет необходимости разведения. Рекомендуется сочетать препарат с приемом витаминов, так как это усиливает его действие. Ввиду высокой устойчивости к антибактериальным препаратам, также допускается совместный прием при антибактериальной терапии. Как принимать: важно, что Лактобактерин разрешен для приема детям с первых дней жизни. Принимать его нужно не позднее чем за 30 минут до еды, предварительно встряхнув флакон, запивая небольшим количеством воды. Дозировка зависит от возраста, у детей до 12 лет это 1-3 мл в день, у взрослых – 3-5 мл. Также Лактобактерин назначается для поддержания микрофлоры уже после лечения курсами на 1-1,5 месяца.
Полисорб.
Данный препарат не входит в группу про- и пребиотиков. Но он отлично справляется с подготовкой организма к приему препаратов для восстановления кишечной микрофлоры, особенно после приема курсов антибиотиков. Это мощный энтеросорбент. Он обладает всеми важными качествами данной группы препаратов (не обладает токсическими свойствами, не травмирует слизистые оболочки, хорошо удаляется из кишечника, имеет хорошие связывающие свойства, не вызывает нарушения микрофлоры и имеет удобную лекарственную форму). Основное предназначение данного препарата — выведение токсинов из организма. Он очень эффективен при аллергических проявлениях нарушения микрофлоры. Улучшает состояние кожи. Также связывает избыток холестерина и других вредных жирных кислот, нейтрализуя их. Как принимать: выпускается в виде порошка, который обязательно нужно растворить в ¼-1/2 стакане воды. Доза препарата зависит от массы тела пациента. Полисорб проходит через желудочно-кишечный тракт и выводится в полностью неизменном состоянии.
Все эти препараты направлены на улучшения состояния нормальной микрофлоры кишечника. При постоянном приеме и соблюдении инструкций, пациент начинает отмечать улучшение уже после 5-7 дней приема. При выборе пробиотика или пребиотика, необходимо учитывать индивидуальную непереносимость некоторых компонентов препарата, возраст и степень выраженности нарушения микрофлоры кишечника. Во всех случаях рекомендуется проконсультироваться с лечащим врачом. При правильном выборе и приеме препаратов, а также сбалансированном питании и ведении здорового образа жизни ваш кишечник скажет вам спасибо!
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
Трехступенчатый алгоритм действий при болях в животе
 Почему обезболивающие не помогают
Почему обезболивающие не помогаютНачнем с самого простого вопроса: что нужно делать, если в области живота появились неприятные ощущения? Конечно же, выпить таблетку! Для многих из нас ответ… «очевидный». Человек, который «слишком» заботится о здоровье, а тем более знает о нем «больше, чем нужно», выглядит странно. С точки зрения многих окружающих, ему просто нечем заняться! Результаты налицо: 45% россиян, почувствовав боль в животе, хватаются за анальгетики… И лишь 28% принимают спазмолитики. При этом за последние полгода болевые ощущения в области живота чувствовал каждый шестой. Чаще страдают женщины.
Чем опасен анальгетик при абдоминальной боли?
Тем, что истинную причину неприятных ощущений он не устранит, а замаскирует. Ведь в 60% случаев виновник болевого синдрома – спазм.
Что такое спазм?
Это чрезмерное сокращение клеток гладкой мускулатуры различных органов. В нашем случае речь пойдет о пищеварительной системе. Воспалительный процесс – например, гастрит, энтерит, колит или язва, отравление и другое воздействие болезнетворных микробов, инородное тело в полости органа пищеварения (деталь от игрушки в желудке или камень в желчном пузыре), дисбаланс необходимых нам веществ – витаминов и микроэлементов… Из-за этого наши органы, так или иначе отвечающие за переваривание пищи, чувствуют себя некомфортно и болезненно сжимаются. Анальгетики не действуют на причину боли, и они повлияют лишь на передачу нервных импульсов, а спазм не уберут. Плюс, как уже было сказано раньше, замаскируют болевые ощущения – и врач ничего не поймет. Или поймет, но слишком поздно. Ведь оставшиеся 40% болей в животе – 4 случая из 10 – это состояния, при которых надо вызывать скорую!
Острый панкреатит, аппендицит, прободение язвы, разрыв аневризмы кровеносных сосудов в брюшной полости, тяжелые воспалительные заболевания у женщин. Перитонит – воспаление брюшины, которое возникает не только при разрыве аппендикса, но и при «лечении» гинекологических болезней путем терпения. Камень, который вышел из желчного пузыря и закупорил желчный проток. Если принять анальгетик, доктору трудно будет понять, где причина недуга. И драгоценное время, когда должна была начаться экстренная хирургическая операция, будет потеряно. Спазмолитик же не повлияет на те ощущения, которые вызывает острый холецистит, перфорация язвы или разрыв аппендикса. Боль не уменьшится.
Что будет, если «лечить» анальгетиком обычный хронический гастрит?
Обезболивающие препараты такого действия вредны для слизистой оболочки желудка (да и для других органов пищеварения). Если принимать нестероидные противовоспалительные препараты всего-то неделю, то у каждого пятого будет язва желудка. А у одного из семидесяти начнется вообще желудочно-кишечное кровотечение. Что если снимать боль такие пациенты будут тоже анальгетиками? У «безобидных и безопасных» препаратов для снятия боли есть свои побочные эффекты. Поэтому нестероидные противовоспалительные средства и прочие анальгетики принимать нужно под контролем врача! Превращать их в ежедневное лекарство опасно. Кстати, сколько времени можно «лечить себя» обезболивающими?
Что делать, если заболел живот?
В 2002 году Владимир Трофимович Ивашкин, академик РАМН, главный гастроэнтеролог России, директор Клиники пропедевтики внутренних болезней, гастроэнтерологии, гепатологии Первого МГМУ им. И.М. Сеченова, разработал ступенчатый алгоритм действий при боли в животе:
• Ступень первая – слабая боль Что делать: если необходимо, принять спазмолитик. Но: – если болевые ощущения были один раз, после непривычной или некачественной пищи, нарушений в режиме питания или при переедании, – это одна ситуация. А если боль возникает с достаточной частотой, т.е. живот болит иногда или периодически, или по утрам, или после нервного стресса, или даже от голода – ситуация совсем другая. Идите к доктору на прием как можно скорее!
• Ступень вторая – боль достаточно сильная и/или долгая Что делать: обязательно принять спазмолитическое средство. После этого – даже если живот будет болеть меньше или абдоминальные боли вовсе прекратятся, срочно обратитесь к врачу!
• Ступень третья – очень сильная боль! Или боль, которая усиливается. Если живот болит нестерпимо, причиной могли стать те самые 40% – аппендицит, разрыв желчного пузыря, прободение язвы, тромбоз сосудов кишечника. Что делать: звонить в скорую!
Пять принципов, которые важно знать каждому
Боль в животе – это особенная боль. Ее природу универсальные препараты для снятия болевых ощущений попросту не учитывают. А наши соотечественники, столкнувшись хотя бы раз с современной «оптимизированной» поликлиникой (по нормативам Минздрава, на 70 тысяч человек полагается один гастроэнтеролог), пытаются решить проблему, приняв таблетку. Почему это опасно, им не расскажут. Ведь докторов не хватает даже для лечения, не то что для профилактики и школ здоровья. Поэтому французский производитель SANOFI и организовал учебную программу – «Боль, которую опасно обезболивать» с привлечением для участия в образовательном проекте врачей-гастроэнтерологов. Клинический фармаколог, к.м.н., Александр Масляков разработал еще одну памятку для пациента – пять принципов действия при боли в животе.
• Принцип 1. Одна из причин боли в животе – это спазм, сокращение гладкой мускулатуры органов пищеварения под воздействием неблагоприятных факторов. По этой причине лекарства, снимающие болевой синдром, – лишь средства первой помощи. Обязательно выясните, почему болит живот, т.е. в каком состоянии желудочно-кишечный тракт, печень, желчный пузырь, поджелудочная железа и селезенка.
• Принцип 2. Препарат первого выбора при боли в животе – это спазмолитик. Если у вас спазм гладкой мускулатуры желудка или кишечника – после приема лекарства болеть будет меньше. А при острых состояниях, требующих срочной операции, спазмолитические средства не замаскируют болевых ощущений, и врач успеет понять, что же случилось и как действовать.
• Принцип 3. При боли в животе анальгетики опасны! Применять их нельзя ни в коем случае! Причину болей препарат такого типа не устранит – он просто заблокирует передачу сигналов о неполадках в организме. Головной мозг о проблемах не узнает. Не узнают о них и доктора – ведь болевые ощущения замаскированы, и поставить верный диагноз затруднительно.
• Принцип 4. Если спазмолитик за 2–3 часа не снял боль, обратитесь к врачу!
• Принцип 5. Если боль в животе сильная, если она нарастает или даже просто не уменьшается, если у вас повышена температура, если понижено давление, если есть тошнота и/или рвота, если болит голова – срочно звоните в скорую!
Будьте внимательны! Берегите себя!
Ссылка на публикацию:
life24.ru








