- Что запрещено в вашем меню?
- Другие рекомендации
- Подагра_часть 2_лечение – статьи от специалистов клиники «мать и дитя»
- Последние рекомендации по рациону питания при подагре
- Продукты для употребления
- Пурины вовсе не страшны
- Режим питания и важные подробности
- Рекомендации по питанию при подагре -ревматолог
- Химический состав и калорийность диеты
Что запрещено в вашем меню?
В первую очередь, на скамейку штрафных попадают абсолютно все субпродукты.
Это почки, сердечки, мозги и печень, мясо молодых животных и рыба – все это под запретом, так как пуринов в этих продуктах непозволительно много.
От безобидных, на первый взгляд, отваров на мясе, рыбе и грибах придется отказаться по той же причине — при варке продуктов пурины переходят и в бульон.
Среди овощей и фруктов тоже нашлись продукты с «желтой карточкой»: из рациона придется удалить:
- щавель
- листья зелёного салата
- шпинат
- ревень
- отвар из цветной капусты
- петрушка
- зелёный лук
- малина
- инжир
В команде «соперников» играют и все бобовые.
«За кадром» остается и всё то, что ассоциируется с понятием «очень солёного блюда»: это всевозможные соленья, копчёности и консервы, в которых уровень соли тоже завышен.
Не забудьте вычеркнуть из списка солёные сыры.
Самая печальная новость ожидает кофеманов – увы, свои привычки придётся менять, так как ни кофе, ни какао пить нельзя.
Шоколад, кондитерские изделия и свежая сдоба? Нет, нет и ещё раз нет! И, конечно, придётся забыть о слабоалкогольных и алкогольных, а также газированных напитках.
И если вы ни на шаг не отойдёте от планов, предписанных врачом, – можете быть уверены: настанет и ваше мирное время, а пока — время изводить камни.
Другие рекомендации
Хотя диета с низким содержанием пуринов может помочь предотвратить возникновение камней в почках или обострение подагры, она не является средством для лечения этих состояний.
ПомнитеНизкопуриновая диета, как и любая другая, может не только положительно влиять на организм, но и иметь побочные последствия. Настоятельно советуем предварительно проконсультироваться со специалистом – врач-диетолог разработает эффективное меню и сведет к минимуму возможные риски.
Правильно подобранные лекарства могут помочь снизить хронически высокий уровень мочевой кислоты. Эти препараты могут регулировать уровень мочевой кислоты в долгосрочной перспективе.
Диета с низким содержанием пурина не может облегчить обострение подагры. В таких случаях необходимо медикаментозное лечение.
Подагра_часть 2_лечение – статьи от специалистов клиники «мать и дитя»
Нелекарственное лечение подагры.
В вопросах лечения подагры на первое место выходят немедикаментозные методы, то есть нелекарственная терапия. И первое, о чём должен знать пациент – это необходимость соблюдения малопуриновой диеты. Это первостепенной важности пункт в назначениях, который существенно увеличивает шансы на успешное лечение подагры. Уровень мочевой кислоты в нашем организме напрямую зависит от количества белка, поступающего с пищей.
- Поэтому продукты, содержащие много белка растительного и животного происхождения в период артрита необходимо исключить: это мясо, рыба, паренхиматозные органы животных (печень, почки, мозг и др.), морепродукты, икра рыб, бобовые, грибы, колбасы, мясные и рыбные консервы, мясные, рыбные, грибные бульоны.
- Предпочтение необходимо отдавать овощам, фруктам, молочным продуктам, крупам. Цитрусовые, огурцы очень хорошо выводят мочевую кислоту.
- Из овощей и фруктов необходимо ограничить оранжевые. Исключить шпинат, щавель. Из фруктов и ягод НЕ показаны: слива, малина, инжир, виноград.
- Кроме того, больному подагрой необходимо выпивать 2-2,5 литра жидкости в день с целью предотвращения кристаллизации мочевой кислоты в почках. Особенно полезны морсы, компоты, соки цитрусовых, огуречный сок, минеральная вода (щелочная), зеленый чай. Зерновой кофе на время приступа лучше исключить. Питьевой режим пациентам с сопутствующими сердечно-сосудистыми заболеваниями необходимо согласовать со своим кардиологом.
- В межприступный период диетические рекомендации позволяют пациенту постепенно вводить в свой рацион мясо и рыбу. Способ приготовления – в отварном, запечённом виде, на пару. Не рекомендованы мясные и рыбные бульоны, жарение, тушение. Мясо и рыбу вводят сначала 2 раза в неделю, затем через день по 100-150 г/сут.
- Особое отношение при подагре к спиртным напиткам. Алкоголь необходимо исключить, особенно пиво, красное вино и крепкие спиртные напитки. Алкоголь практически блокирует выведение мочевой кислоты почками, что способствует ее увеличению в крови.
Лекарственное лечение подагры
можно разделить на два периода:
это лечение острого приступа
(купирование артрита) и
лечение в межприступный период
.
! Препаратами первой линии для лечения острого подагрического артрита являются нестероидные противовоспалительные препараты (НПВП). Они хорошо купируют боль, снижают активность воспаления и обладают жаропонижающим действием. Применяются внутримышечные инъекции, формы для приёма внутрь (таблетки, капсулы, порошки), ректальные суппозитории. Назначая эти препараты, врач должен взвесить соотношение польза/риск для каждого конкретного пациента и выбрать на свой взгляд самое эффективное и безопасное средство. В ряде случаев, как было уже сказано выше, пациент с подагрой имеет еще ряд заболеваний (сахарный диабет, гипертоническую болезнь, хроническую сердечную недостаточность и др.), которые требуют дифференцированного подхода при подборе НПВП.
При недостаточном эффекте от НПВП для купирования стойких артритов при затяжном подагрическом приступе могут применяться глюкокортикостероиды (ГКС). Это препараты, относящиеся к стероидным гормонам. Они обладают выраженным противовоспалительным действием. Применяются для введения внутрь воспаленного сустава, внутримышечно, внутривенные инфузии (капельное введение), реже – таблетированные формы. Назначаются эти препараты коротким курсом и, как правило, с выраженным положительным эффектом.
При включении в схему лечения глюкокортикостероидов (преднизолон, метилпреднизолон, дексаметазон, гидрокортизон, бетаметазон и др.) требуется наблюдение ревматолога, контроль за артериальным давлением, глюкозой крови и другими показателями. Самостоятельное применение ГКС пациентами без консультации врача исключено во избежание тяжёлых последствий от неправильного использования.
Также хорошо купирует приступ подагры колхицин, обладаем хорошим противовоспалительным действием, уменьшает образование мочевой кислоты. Схему лечения подбирает врач, оценивая состояние пациента, наличие сопутствующих заболеваний, возраст и др.
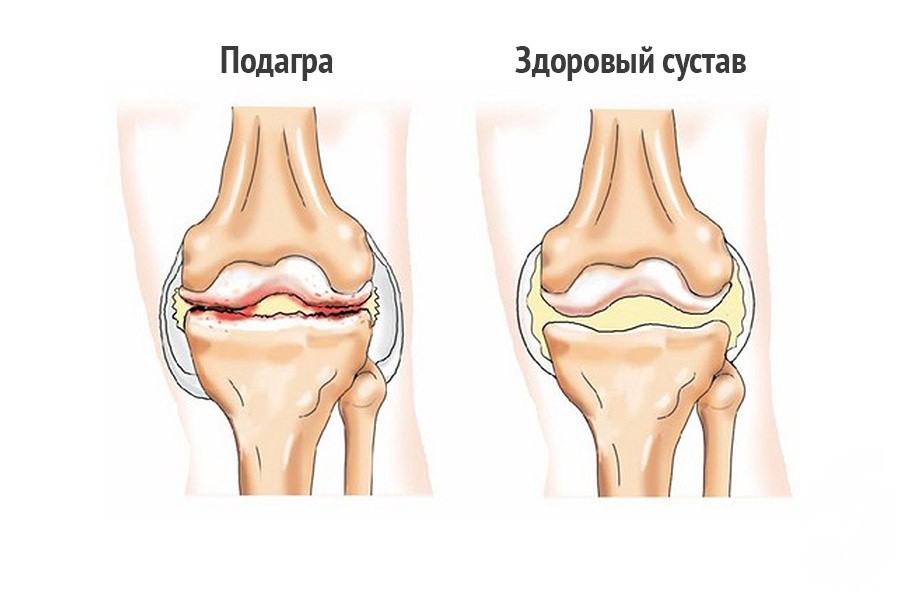
После удачного лечения острого артрита мы все должны понимать, что на этом лечение подагры не заканчивается. И было бы ошибкой слишком рано праздновать победу над заболеванием. К сожалению, в ряде случаев подобная тактика врача (или нежелание пациента продолжать лечение) имеет место. При отсутствии лечения в межприступный период высоки риски рецидивов артритов и развитие упорной хронической подагры с осложнениями. Речь идёт о продолжении соблюдения малопуриновой диеты и приёме так называемых базисных препаратов, которые контролируют уровень мочевой кислоты в крови. И самый распространённый из них – это аллопуринол – препарат с хорошим профилем безопасности и хорошим соотношением польза/риск. Аллопуринол снижает образование мочевой кислоты в организме, а также улучшает её выведение почками. Дозу подбирает врач-ревматолог, рекомендуя регулярно (на начальном этапе не реже, чем 1 раз в месяц) исследовать уровень мочевой кислоты крови для коррекции дозы аллопуринола. Наиболее распространённая ошибка врача (чаще непрофильного специалиста) – это назначение аллопуринола в остром периоде. Сам препарат может провоцировать развитие артрита. Поэтому начало приёма лекарства нужно рекомендовать в межприступном периоде, сопровождая противовоспалительным лечением на короткий срок.
Профилактика подагры.
Соблюдение диеты с умеренным содержанием мясных продуктов, ограничением животных жиров, отказ от алкоголя, или его умеренное употребление, борьба с избытком массы тела (малокалорийная диета, адекватная физическая активность) являются действенными мерами профилактики подагры и часто сопутствующего ей метаболического синдрома.
А при развитии симптомов заболевания пациент должен знать, что для улучшения отдалённого прогноза, для сохранения хорошего качества жизни на долгие годы следует вовремя начать адекватное лечение под руководством врача-ревматолога. Подагра – это хроническое заболевание, требующее постоянного внимания, пересмотра образа жизни, пищевых привычек, отношения к алкоголю. Часто лечение пациента с подагрой проводится ревматологом совместно с урологами, нефрологами (при поражении почек), терапевтами-кардиологами (коррекция лечения артериальной гипертензии, сердечной недостаточности, исключение приёма некоторых мочегонных средств, замена аспирина на другие антиагреганты и т.д.), эндокринологами (лечение сахарного диабета и ожирения), хирургами (удаление тофусов, лечение осложненных форм).
Длительная ремиссия при подагре – это цель, к которой должны стремиться пациент вместе со своим врачом. При правильном комплексном подходе к лечению эта цель становится более чем реальной.
Последние рекомендации по рациону питания при подагре
В последнее время врачи не настаивают на строгой диете. Их короткий совет – пища должна быть полноценной, разнообразной, но следует избегать излишеств. Рекомендации людям, подверженным риску подагры, остаются прежними – есть меньше пищи, богатой пурином, например, снизить в рационе процент мяса, субпродуктов или морепродуктов.
Врачи пришли к выводу, что необходимо переоценить пурины из растительных продуктов. Еще совсем недавно говорилось о том, что насыщенность пуринами шпината и брюссельской капусты делают их неблагоприятными продуктами питания. Исследователи из США показали, что эти компоненты при сбалансированной диете не провоцируют гиперурикемию.
Продукты для употребления
Поддержание высокого уровня гидратации вследствие употребления большого количества жидкости может быть полезным для предотвращения рецидивов подагры. Поскольку хорошо известна связь подагры с развитием атеросклероза целесообразным является применение диеты с низким содержанием холестерина и жиров.
Снижение массы тела у пациентов с ожирением может уменьшить уровень мочевой кислоты. Однако при этом следует избегать диеты, вызывающей кетоз (например, голодание).
Большое количество напитков и продуктов имеет низкое содержание пуринов:
- Вода. Помогает выводить мочевую кислоту. Рекомедуется потреблять 2-4 л жидкости в сутки, из которых не менее половины должна составлять обычная питьевая вода.
- Молочные продукты с низким содержанием жиров.
- Зерно и крахмал: к ним относятся хлеб, макароны, рис и картофель.
- Фрукты и овощи.
- Постные белки.
- Яйца (умеренно).
- Кофе, чай
Пурины вовсе не страшны
Сегодня очень часто из разных каналов на нас обрушивают тонны информации о том, что пурины – это ужасно вредные вещества. Что же, мы вас успокоим: не так страшны пурины, как их «малюют».
Можно сказать, что они вовсе не страшны – ведь, например, без этих веществ не было бы ни ДНК, ни РНК, и уже только это звучит пугающе.
А ещё кофеин – это тоже пурин, что для кофеманов, пожалуй, главный аргумент в их пользу.
Пурины есть практически везде: в клетках нашего организма, в клетках животных и растений – их количество пополняется вместе с рационом ежедневно.
И когда клетки разрушаются, пурины, которые не могут по всем законам химии исчезнуть в никуда, превращаются в мочевую кислоту.
Но даже на этом этапе паниковать не стоит: это весьма полезный процесс, но до тех пор, пока пуринов в организме не стало слишком много!
В этот момент пурины «забывают свое место» — они начинают накапливаться в избытке, грозя подагрой и другими проблемами вместо того, чтобы словно стойкий оловянный солдатик охранять безопасность наших
сосудов.
Именно поэтому так важно привести процесс обмена пуринов в норму с помощью лечебной диеты – по-другому обуздать эти «механизмы» просто невозможно!
Режим питания и важные подробности
Будьте готовы перераспределить количество приёмов пищи: вместо привычных завтраков «на лету» и ужинов «до отвала» у вас будет 4-х разовое питание, полноценное и сбалансированное.
Вам предстоит отказаться от продуктов, которые содержат большое количество пуринов, щавелевой кислоты – но к этому мы ещё вернёмся, не спешите грустить о скудном рационе.
Что касается процесса приготовления блюд – запомните: «первый» бульон на мясе птицы и рыбе – не лучший помощник в борьбе за здоровье.
Вам нужно отваривать мясо в большом количестве воды, сливая первый бульон без сожаления.
Начнём с продукта, который всему голова, – эта диета разрешает умеренное употребление хлебных изделий из муки первого-второго сорта, но только если он будет вчерашний, слегка подсушенный временем.
Отлично, если хлеб бездрожжевой, пресный, а еще лучше – обогащенный сухой белковой смесью.
За обедом можете побаловать себя лёгким диетическим супом с добавлением овощей, которые разрешены диетой, и круп. А если вы обожаете молочные супы, – у нас для вас прекрасная новость!
Они с лёгкостью вписываются в диету, если вы приготовите их с овощами и макаронными изделиями.
С тем, как готовить мясо и рыбу в рамках нового режима питания, мы уже разобрались. Осталось лишь уточнить, что съесть такое блюдо вы сможете 3-4 раза в неделю, небольшими порциями по 150 г.
Что касается яиц – вы можете есть одно в день, но врачи-диетологи рекомендуют ограничиться половинкой. В целом, белковая часть этой диеты концентрируется в молочных продуктах, не содержащих соли.
Корректировать количество белка можно, добавляя в процессе приготовления блюд сертифицированную врачами-диетологами белковую смесь Дисо Нутримун.
Для точного расчета правильного соотношения белка в смеси к белкам, получаемым из продуктов, необходимо обратится к лечащему врачу.
Или, как вариант, оперативно получить рекомендацию из уст специалистов Национальной ассоциации клинического питания.
Далее у нас овощи. Допустимы любимый картофель, морковь со свеклой, свежие огурцы, тыква и кабачки. А вот зелень и зелёные листья салата лучше ограничить или совсем исключить из рациона.
Делайте овощные запеканки, пюре и суфле с добавлением белковой смеси Дисо Нутримун — это поможет без переедания выйти на необходимый количественный уровень белковой составляющей рациона.
Из десертных блюд и напитков диета даёт «зелёный свет» свежим ягодам и фруктам, подсластят «пилюлю» мармелад и пастила.
Без зазрения совести можно приготовить молочный пудинг или кисель, выпить морса или ягодный сок, заварить шиповник и перекусить сухофруктами.
Рекомендации по питанию при подагре -ревматолог
Продукты питания богатые пурином (следует исключить из рациона):
— Мясо молодых животных и все части животного, дающие клейкий бульон (голова, ноги и пр.);
— Бульоны (мясные, куриные, рыбные, грибные), мясные соусы, студень;
— Мясные экстракты (пакетные супы);
— Мясные копчёности;
— Субпродукты (сердце, почки, печень, мозги и т.д.) и блюда из них;
— Жирные сорта рыбы — при обострении, солёная рыба, жареная рыба; рыбные консервы (анчоусы селедка, сардины, шпроты, кильки), икра;
— Солёные и острые сыры;
— Пряности (перец, хрен, горчица) за исключением лаврового листа, уксуса и соли,
— Напитки, возбуждающие нервную систему: крепкий чай, кофе, какао;
— Кулинарные и другие жиры животного происхождения;
— Кремовые торты, пирожные, шоколад;
— Свинина и продукты из нее;
— Продукты, содержащие консервант (консервы, соки, воды);
— Бобовые (чечевица, горошек, бобы, фасоль, соя);
— Малина, инжир, виноград и все продукты из винограда (изюм, вина, коньяк и т.д.);
— Спиртные напитки, которые повышают содержание мочевой кислоты и ухудшают выведение её почками.
Необходимо ограничить потребление следующих продуктов:
— Соль;
— Колбасные изделия (допускается употребление вареной колбасы и не копченых сосисок);
— Отварное мясо и отварную рыбу употребляйте в ограниченном количестве. Предпочтение — домашняя птица,лосось, сёмга, пикша, форель, макрель;
— Цветная капуста, спаржа, щавель, шпинат, ревень, сельдерей, перец, редис, репа (поскольку подагра почти всегда сопровождается нарушением обмена других солей — оксалатов); Помидоры (максимум 2-3 шт. в день);
— Зеленый лук, зелень петрушки;
— Грибы (белые, грузди, шампиньоны);
— Соления и маринады;
— Слива;
— Сало;Сливочное масло;Молоко (разрешено в кашах, чае).
Разрешенные к употреблению продукты
— Вегетарианские: супы, борщ, щи овощные, картофельные, с добавлением круп, молочные, холодные;
— Индейка, кролик;
— Кальмары, креветки;
— Нежирные сорта рыбы в отварном виде, 160-170 г до 3-х раз в неделю;
— Молочные продукты: кисломолочные напитки, творог, блюда из него, сметана, нежирные сорта сыра;
— Молоко в небольшом количестве при добавлении в каши и напитки;
— Яйца (от трех штук в неделю до 1 в день любой кулинарной обработке);
— Крупы, макаронные изделия — любые, в умеренном количестве;
— Капуста белокочанная, морковь, картофель, огурцы, кабачки, баклажаны; разрешенные овощи — в повышенном количестве, сырые или в любой кулинарной обработке; икра овощная, кабачковая, баклажанная (свежеприготовленная);
— Сухофрукты (кроме изюма), мед;
— Орехи (кедровые, авокадо, миндаль, фисташки, фундук), семечки;
— Сладости — варенье, мармелад, пастила, зефир;
— Напитки — зеленый чай, чай с лимоном, молоком, кофе (заменитель) с молоком некрепкий, отвары шиповника, пшеничных отрубей, соки фруктов, ягод, овощей, морсы, квас, компоты. Особенно ценны морсы из брусники и клюквы;
— Способствует выведению из организма излишков пуринов огуречный сок (до 1 стакана в день), щелочные минеральные воды (мало минерализованные), ( «Нафтуся», «Ессентуки №17», «Нарзан», «Боржоми»);
— Яблоки зеленого цвета, цитрусовые, крыжовник, ягоды (кроме малины), арбузы;
— Хлеб черный, желательно на основе ржаной муки, пшеничный хлеб в ограниченном количестве;
— Укроп;
— Масло растительное (обязательно оливковое, льняное).
Диета № 6.
Показана при подагре, мочекаменной болезни с образованием камней из мочекислых и щавелевокислых солей.
Основные положения: Диета содержит нормальное количество жиров (80— 90 г), углеводов (400—450 г), пониженное количество белков (70—80 г) и поваренной соли (до 5 г), повышенное количество жидкости (2—2,5л).
Мясо и рыба готовятся только в отварном виде. Больные должны питаться 4—5 раз в сутки. Температура пищи обычная.
Рекомендуются:
Хлеб пшеничный и ржаной серый, белый хлеб и изделия из сдобного теста в ограниченном количестве. Щи, борщи, рассольник, свекольник, молочные, вегетарианские и фруктовые супы. Нежирные сорта мяса и рыбы 1—2 раза в неделю. Различные овощи, фрукты, ягоды в натуральном виде и разных формах приготовления, разгрузочные дни с применением сырых овощей и фруктов. Блюда из круп и макаронных изделий в умеренном количестве. Яйца — 1 шт. в день. Молоко, молочнокислые продукты, творог и блюда из них. Соусы томатный, молочный, сметанный. Лимонная кислота, зелень петрушки и укропа. Щелочные минеральные воды, отвар шиповника, некрепкий чай с молоком. Растительное и сливочное масло.
Исключаются:
Сыр острый, мозги, печень, почки, легкие, телятина, дичь, мясные, рыбные и грибные бульоны, колбасные изделия, сельдь, рыбные и мясные консервы, копчености, бобовые, инжир, малина, брусника, шпинат, щавель, салат, ревень, хрен, горчица, черный перец, натуральный кофе, какао, крепкий чай.
Помните, что подагра — болезнь обмена веществ и поэтому состояние больного и частота обострений напрямую связана с лишним весом. Чем ближе вес больного к рекомендуемой норме, тем больше возможность контролировать обострения или вообще избегать приступов подагрического артрита!
подготовила Савоневич О. М
Химический состав и калорийность диеты
У этой диеты есть четкие параметры химического состава. Ваш ежедневный рацион будет включать в себя до 80 г белков, 80-90 г жиров, 400 г углеводов.
Энергетическая ценность меню на весь день – 2700-2800 ккал.
А ещё вас ждёт ограничение соли (до 8 г) и нормализация питьевого баланса. В последнем случае необходимо спросить совета у лечащего врача, чтобы он назначил индивидуальный объем жидкости в сутки.







