- Особенности и виды колостомы
- Колостома – что это такое и как с ней жить?
- Энтеральный путь введения лекарственных средств.
- Проведение колостомии
- Преимущества и недостатки
- Виды калоприемников
- Закапывание капель в глаза.
- Как ухаживать за стомой в домашних условиях?
- Противопоказания к операциям на прямой кишке
- Наложение
- Закрытие
- Наложение
- Закрытие
- Что же такое лапароскопическая резекция толстого кишечника?
- Причины прекращения тока жидкости.
- Правила пользования карманным ингалятором (баллончиком).
- Что делать если стома не функционирует
- Рекомендации по питанию
- Питание при запоре
- Питьевой режим
- Набор лекарственного средства из ампулы в шприц.
- Обработка калового свища (колостомы).
Особенности и виды колостомы
Операция илеостома, как Вы помните, выполняется по разным показаниям (рак, язвенный колит, болезнь Крона, травмы живота, дивертикулы, кровотечения, кишечная непроходимость и др.), поэтому здесь мы рассмотрим общие рекомендации по питанию, а тонкости, касающиеся Вашего заболевания, надо узнать у Вашего доктора.
Во всех случаях, если нет особых указаний, в первые 4-6 недель после наложения стомы следует воздержаться от употребления некоторых продуктов.
Продукты, которые следует исключить из питания больного с илеостомой
- В диете не должно быть мяса или птицы с кожей (хот-доги, сосиски, колбаса), мяса со специями, запрещены моллюски, арахисовое масло, орехи, свежие фрукты (кроме бананов), соки с мякотью, сухофрукты (изюм, чернослив и т.д.), консервированные фрукты, консервированные ананасы, замороженные или свежие ягоды, кокосовая стружка;
- Диета запрещает «тяжелое питание»: сырые овощи, вареная или сырая кукуруза, грибы, помидоры, в том числе тушеные, попкорн, картофель в мундире, жаренные овощи, квашеная капуста, фасоль, бобовые и горох;
- Исключают молочное, смешанное со свежими фруктами (кроме бананов), ягоды, семена, орехи. Булки с орехами, с маком, отруби, семена кунжута, сухие фрукты или ягоды, крупы с цельными зернами, специи в зернах, ягоды, пряности, такие как перец, гвоздика, целые семена аниса, семена сельдерея, розмарин, тмин семена, и зелень;
- В питании не должно быть джемов, желе с семенами, газированных напитков
Через 4-6 недель можно постепенно вводить эти продукты, но по одному в день и в малых количествах.Если что-то вызвало негативный ответ кишечника (понос, боли, вздутие живота), то исключите это еще на несколько недель, попробуйте через некоторое время, но возможно и в дальнейшем этот «раздражитель» надо будет избегать!
Какой объем стула нормальный при илеостоме?
Опорожнения кишечника после операции наложения илеостомы происходит чаще и, в большинстве случаев, жидким содержимым (понос, диарея)Чем “выше” ( ближе к желудку) наложена илеостома, тем больше жидкости теряет пациент. Обычным можно считать выделение 800 – 1200 мл в день (1 литр – 1000 мл) Нормально, если выделяемое имеет консистенцию овсяной каши или яблочного пюре.
Опорожняйте мешок 6-8 раз в сутки или если он на полнился до половины и записывайте сколько жидкости выделилось, особенно в первые 3 недели. Это надо, чтобы предупредить обезвоживание.Если наложена еюностома, то выделяется много водянистого кала, пациентам с еюностомой может потребоваться внутривенное введение лекарственных растворов, чтобы предотвратить обезвоживание.

Что надо делать, чтобы питательные вещества лучше усваивались?
- Главное условие правильного питания при илеостоме – хорошее пережевывание, это улучшит пищеварение, так и уменьшит вероятность обструкции (закупорки) пищеварительного тракта;
- Небольшие порции лучше усваиваются, чем большие;
- Ешьте медленно и 5 – 6 раз в день;
- Слишком сухая, плотная еда хуже усваивается, а слишком жидкая – очень быстро покидает желудок и кишечник;
- Вообще, жидкое питание увеличивает объем стула. Пейте медленно и понемногу.
Могут ли определенные продукты увеличивать объем кала?
- Да, простые углеводы (сахар, мед, соки увеличивают стул), рекомендуется исключать или ограничивать употребление их в пищу;
- При илеостоме вода не всегда хорошо всасывается и тоже может вызвать диарею. Вопрос о регидратации решается индивидуально!
- В некоторых пищевых продуктах и медикаментах содержатся вещества сорбитол, маннитол (в частности в жвачке) они также способствует поносу. Обращайте внимание на их содержание на упаковках;
- Алкоголь и кофеин стимулируют стул, они обладают также мочегонным эффектом, и могут усилить обезвоживание.
Какие продукты помогут снизить частоту испражнений?
- Сложные углеводы – макароны, рис, крупы, картофель, хлеб обеспечивают объем более плотных каловых масс и немного замедляют прохождение пищевого комка по кишечнику.
- Обычным явлением при илеостоме является потеря натрия, для восполнения этих потерь надо есть соленую пищу (в сутки 6-9 г соли), ешьте соленые блюда и закуски, особенно сыры, если вы теряете много жидкости.
- Такие продукты как: бананы, вареный белый рис, печеный картофель, печеные яблоки овсянка помогают “сгустить” стул. Старайтесь включать их в каждый прием пищи.
- Если врач назначил псиллиум (подорожник), то надо осторожно понемножку добавить его сначала в одну порцию еды и посмотреть, как отреагирует кишечник. Если результат удовлетворительный, то псиллиум можно добавлять в каждую порцию еды.
- Есть продукты, которые вызывают сильное газообразование или очень неприятные газы: все виды капусты, чеснок, фасоль и прочие бобовые, спаржа, рыба, мясо- попросту избегайте их.
- Избегайте свеклу, если боитесь, что кал будет окрашен в красный (кровавый) цвет.
Что делать, если вы потеряли вес и еда не усваивается? Можно ли принимать пищевые добавки чтобы повысить белок и калории в рационе?
- Если развился “синдром мальабсорбции”, то можно попробовать специальные белковые добавки, спортивные добавки, например Ресурс Бенепротеин, НО избегайте углеводные добавки, такие как Boost или Ensure.
- Можно попробовать только те углеводные добавки, в которых содержание сахара менее 10 г на порцию (Carnation).
- Если Вам не нравятся БАДы, попробуйте закуски – например солененькие крекеры, сыр чеддер.
Что лучше всего пить, если стул слишком частый?
- Лучше всего усваивается жидкость, подобная составу крови, имеющая в своем составе натрий, калий и небольшое количество глюкозы. Есть специальные пероральные растворы для регидратации, их можно купить в аптеке. Например Регидрон , но, к сожалению, они имеют неприятный вкус и много их не выпьешь.
- Можно самим приготовить напиток: 1 литр воды 2/3 столовой ложки соли 2 столовых ложки сахара немного по вкусу лимонного сока.
- Выпивайте этот раствор между приемами пищи.
- Не добавляйте лед и не разбавляйте этот раствор.
- Избегайте сладкие, газированные, кофеин или алкоголь-содержащие напитки.
- Жидкость старайтесь употреблять за 20 – 30 минут до еды или через 20 -30 минут после еды. Такое раздельное употребление пищи и жидкости позволяет уменьшить частоту стула.
Сколько воды надо пить в день, чтоб предотвратить обезвоживание?
- Потребность в жидкости индивидуальная и зависит от типа стомы. В любом случае пить надо столько, чтобы избежать обезвоживания.
- Обычно до 2 литров в сутки если есть признаки обезвоживания и не менее 1 литра, если признаков обезвоживания нет.
Есть ли лекарства, которые могут сделать стул реже и уменьшить обезвоживание?
- Да, есть, чаще всего применяют имодиум или ломотил (только по рецепту врача) .
- Дозы антидиарейных препаратов врач назначает индивидуально! Иногда добавляют обезболивающие препараты, которые также могут уменьшить частоту стула (по рецепту врача).
Эти препараты принимают не только при приеме пищи, но и пред сном. - Если после приема этих препаратов возникает тошнота или рвота, то надо срочно обратиться к врачу.
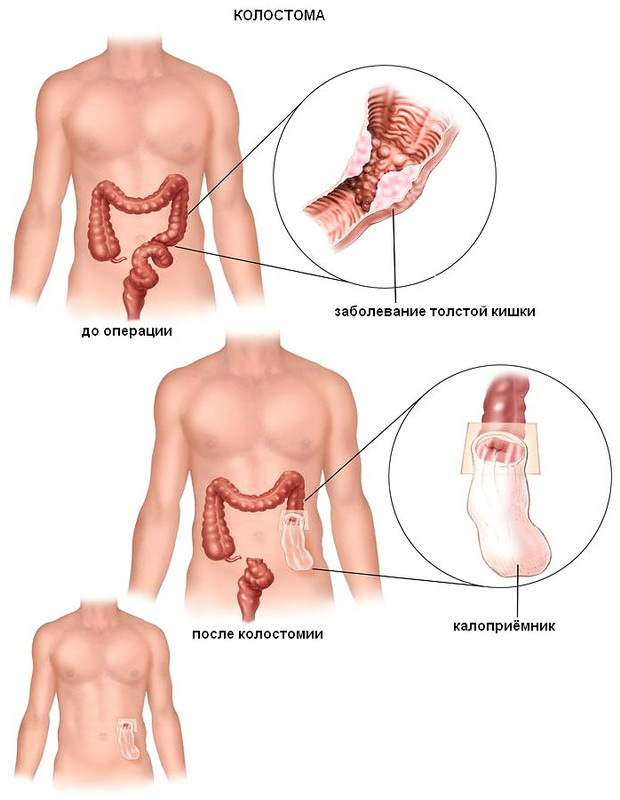
Противоестественный задний проход врачи выводят на стенку живота, к ней пришивают конец толстой кишки. Продукты жизнедеятельности человека передвигаются по органу и скапливаются в герметичном мешке, который крепится к выходному отверстию. Кишечная деятельность не нарушается, сфинктер бесперебойно функционирует.
В медицине колостома предусматривает следующие виды:
- петлевая – операция проводится на сигмовидной или поперечной кишке;
- одноствольная – толстокишечная стома;
- раздельная двуствольная колостома – проводится резекция ободочной кишки.
Иногда врачи применяют пристеночный тип отверстия для частичного выведения содержимого прямой кишки.
После операции пациенты находятся некоторое время в больнице. Для сбора каловых масс используются большие мешки. Перед выпиской человеку устанавливают емкость меньшего размера. В первые дни восстановительного периода больным рекомендуется избегать тяжестей и физической активности. Пациенты жалуются на повышенный метеоризм и характерные выделения, но это нормальное состояние кишечника. Для полного восстановления ему требуется время.
При илеостоме
выпадает временно или навсегда функция
толстого кишечника, поэтому впитывание
воды, минеральных веществ и некоторых
витаминов, тонкий кишечник может
выполнить только частично или совсем
не может.
Необходимо принимать
достаточное количество жидкости
1500-2000 мл в сутки, соли 6-9 г, витаминов.
Избегать блюд,
раздражающих тонкий кишечник, вызывающих
колики: кожура помидоров, мякоть
апельсинов, лимонов, грейпфрутов,
кукуруза, орехи, огурцы.
Колостома – что это такое и как с ней жить?
Колостома – это своеобразный искусственный задний проход, который врачи делают в брюшной стенке. На брюшине делается отверстие, а в него вшивается конец кишки (обычно толстой). Каловые массы, проходя по кишечнику, доходят до отверстия и попадают в прикрепленный к нему мешок.
Обычно подобная операция проводится, когда возникает необходимость в обходе прямокишечной части в послеоперационный период, при травматических повреждениях или опухолях, воспалениях и пр.
Фото колостомы прямой кишки
Если нижний кишечный отдел восстановить невозможно, то проводится постоянная колостома. Здоровым людям легко удается контролировать процессы кишечного опорожнения. Это обеспечивается бесперебойной деятельностью сфинктеров.
https://www.youtube.com/watch?v=JX62OAPZx-E
У пациентов с колостомой кал выходит через искусственно образованное заднепроходное отверстие в форме полуоформленных иди оформленных масс, не нарушая кишечную деятельность.
Примерно у каждого третьего больного, а это 25 % от общего числа, обнаруживаются отдаленные метастазы при выявлении рака. У 19 % больных рак выявляется на 1-2 стадии. И лишь 1,5 больных узнают о диагнозе на профилактических осмотрах. Большое количество новообразований приходится на 3 стадию. Примерно 40-50 % процентов больных являются носителями опухолей с отдаленными метастазами.
Прогноз выживаемости при раке прямой кишки — 5 лет. Сюда относят около 60% процентов больных раком.
Больше всего заболеванием страдают жители США, Канады и Японии. В последнее время рак прямой кишки стал широко распространенным раковым заболеванием в Российской Федерации.
Так, согласно статистике, из 100 тысячного населения — больных раком прямой кишки составляет 16 тысяч. Городами-очагами по заболеваемости стали Москва и Санкт-Петербург.

На вопрос «Сколько живут с таким заболеванием, как рак прямой кишки», однозначного ответа нет. Больные живут ровно столько, насколько опухоль приблизилась к границам слизистого слоя.
Если не перешла границы, то 88 % больных смогут прожить более 5 лет. Однако не стоит забывать, что единственным фактором прогноза является наличие/отсутствие региональных метастазов.
Энтеральный путь введения лекарственных средств.
К. В. Пучков, Д. А. Хубезов. Малоинвазивная хирургия толстой кишки
К. В. Пучков, Д. С. Родиченко. Ручной шов в эндоскопической хирургии
Пучков К.В., Хубезов Д.А., Хубезов А.Т., Титов Г.М. Использование лапароскопического метода в стадировании рака прямой кишки и выполнении колостомии // Хирургия 2000: сб. тез. докл. — М., 2000. — С.280 — 281. Puchkov K., Filimonov V., Titov G., Chubezov D. Laparoscopic technology in coloproctology // Proktologia. — 2001. — Suppl. №1. — P.97. Пучков К.В., Хубезов Д.А., Хубезов А.Т., Титов Г.М.
Использование лапароскопического доступа в хирургии колоректального рака // Тихоокеанский мед. журн. — 2002. — №2 (спец. вып.). — С.64 — 65. Пучков К.В., Хубезов Д.А., Хубезов А.Т., Титов Г.М. О перспективах внедрения лапароскопических операций в колопроктологию // Специализированная медицинская помощь. Вып.3. — Рязань: ОКБ, 2002. — С.114 — 115. Пучков К.В., Хубезов Д.А., Хубезов А.Т.
Лапароскопические радикальные операции при колоректальном раке // Проблемы колопроктологии. Вып.18. — М., 2002. — С.406 — 409. Пучков К.В., Хубезов Д.А., Хубезов А.Т., Титов Г.М. Лапароскопические симптоматические операции при колоректальном раке // Проблемы колопроктологии. Вып.18. — М., 2002. — С.414 — 416. Хубезов Д.А., Пучков К.В., Хубезов А.Т.
, Лапароскопический доступ в хирургии рака прямой кишки. Техника лимфодисекции // Проблемы колопроктологии. Вып.18. — М., 2002. — С.472 — 473. Пучков К.В., Хубезов Д.А., Юдина Е.А.. Лапароскопическая аортоподвздошная лимфаденэктомия при раке верхне- и среднеампулярного отделов прямой кишки // Актуальные вопросы колопроктологии: тез. докл.
1-го съезда колопроктологов России с междунар. участием / под ред. Г.И. Воробьева, Г.П. Котельникова, Б.Н. Жукова. — Самара: ГП : СамГМУ, 2003. — С.395 — 397. Пучков К.В., Хубезов Д.А., Юдина Е.А.. Лапароскопическая низкая передняя резекция при раке прямой кишки // Актуальные вопросы колопроктологии: тез. докл.

1-го съезда колопроктологов России с междунар. участием / под ред. Г.И. Воробьева, Г.П. Котельникова, Б.Н. Жукова. — Самара: ГП : СамГМУ, 2003. — С.397 — 398. Пучков К.В., Хубезов Д.А. Использование малоинвазивных технологий в хирургии рака прямой кишки // Изделия медицинского назначения и медицинская техника: тез. докл. 3-го Всерос. форума. — М., 2003. — С.28. Пучков К.В., Хубезов Д.А., Хубезов А.Т.
Лапароскопический доступ в хирургии рака прямой кишки. Техника лимфодиссекции // Актуальные проблемы современной хирургии: тр. конгр., Москва, 22 — 25 февр. — М., 2003. -С.118. Пучков К.В., Хубезов Д.А. Способ лапароскопической аорто-подвздошной лимфодиссекции при верхнеапмулярном раке прямой кишки // Актуальные проблемы современной хирургии: тр. конгр.
, Москва, 22 — 25 февр. — М., 2003. — С.118. Пучков К.В., Хубезов Д.А. Лапароскопические низкие и сверхнизкие передние резекции с перинеотомией при раке прямой кишки // Эндоскопическая хирургия. — 2003. — Т.9, №1 (прил.). — С.108. Пучков К.В., Хубезов Д.А. Лапароскопическая аортоподвздошная лимфодиссекция при верхнеампулярном раке прямой кишки // Эндоскопическая хирургия. — 2003. — Т.9, №1 (прил.). — С.108. Пучков К.В., Хубезов Д.А., Юдина Е.А.
Границы лапароскопической передней резекции при раке прямой кишки // Актуальные проблемы хирургии органов таза. — М., 2003. — С.77 — 79. Пучков К.В., Хубезов Д.А., Юдина Е.А. Аортоподвздошная лимфаденэктомия при раке верхне- и среднеампулярного отдела прямой кишки // Тез. докл. междунар. симпоз. «Лапароскопия в современной клинике». — М., 2003. — С.82. Пучков К.В., Хубезов Д.А., Юдина Е.А.
Лапароскопическая низкая передняя резекция при раке прямой кишки // Рязан. мед. вестн. — 2003. — №45. — С.5. Пучков К.В., Хубезов Д.А., Юдина Е.А. Лапароскопическая аортоподвздошная лимфаденэктомия при раке верхнее- и среднеампулярного отдела прямой кишки // Рязан. мед. вестн. — 2003. — №45. — С.4 — 5. Пучков К.В., Хубезов Д.А., Юдина Е.А.
Границы лапароскопической передней резекции при раке прямой кишки // Рязан. мед. вестн. — 2003. — №45. — С.10. Пучков К.В., Хубезов Д.А., Колесникова Н.О., Юдина Е.А. Значение стадирования рака прямой кишки для выбора оптимального объема резекции с использованием малоинвазивных технологий // Магнитно-резонансная томография в многопрофильной клинической больнице. Рязань:

ГУЗ РОКБ, 2004 г. — С.18 — 21. Пучков К.В., Хубезов Д.А., Юдина Е.А., Юдин И.В. Лапароскопическая передняя резекция при раке прямой кишки // Колопроктология — 2004. — №4. — С.27 — 32. Пучков К.В., Хубезов Д.А., Юдина Е.А., Юдин И.В. Значение стадирования рака прямой кишки для выбора объема резекции с использованием малоинвазивных технологий // Актуальные проблемы колопроктологии: тез. докл. науч. конф. с междунар.
участием, посвящ. 40-летию ГНЦ колопроктологии, Москва, 2 — 4 февр. / под ред. Г.И. Воробьева, И.Л. Халифа. — М., 2005. — С.276 — 277. Пучков К.В., Хубезов Д.А., Юдин И.В., Юдина Е.А. Лапароскопический доступ в хирургии нижнеампулярного рака прямой кишки. Техника лимфодиссекции // Актуальные проблемы колопроктологии: тез. докл. науч. конф. с междунар.
участием, посвящ. 40-летию ГНЦ колопроктологии, Москва, 2 — 4 февр. / под ред. Г.И. Воробьева, И.Л. Халифа. — М., 2005. — С.277 — 279. Пучков К.В., Хубезов Д.А., Юдина Е.А., Юдин И.В. Границы лапароскопической резекции при раке ободочной кишки // Актуальные проблемы колопроктологии: тез. докл. науч. конф. с междунар.
участием, посвящ. 40-летию ГНЦ колопроктологии, Москва, 2 — 4 февр. 2005 г. / под ред. Г.И. Воробьева, И.Л. Халифа. — М., 2005. — С.279 — 280. Пучков К.В., Хубезов Д.А.. Малоинвазивная хирургия толстой кишки: руководство для врачей. — М.: Медицина, 2005. — 280с. Пучков К.В., Хубезов Д.А., Юдин И.В.
Технические аспекты выполнения лапароскопической лимфодиссекции // Журн. акушерства и женских болезней. — 2005. — Т.54 (спец. вып.). — С.87 — 88. Пучков К.В., Хубезов Д.А., Юдин И.В. Значение стадирования рака прямой кишки для выбора объема резекции с использованием малоинвазивных технологий // Эндоскопическая хирургия. — 2006. — Т.12, №2. — С.112. Пучков К.В., Хубезов Д.А., Юдин И.В., Юдина Е.А.
Лапароскопическая низкая передняя резекция при раке прямой кишки // Эндоскопическая хирургия. — 2006. — Т.12, №2. — С.112. Пучков К.В., Хубезов Д.А., Юдин И.В. Лапароскопическая аортоподвздошно-тазовая лимфаденэктомиянизкая при раке прямой кишки // Эндоскопическая хирургия. — 2006. — Т.12, №2. — С.112 — 113. Puchkov K.V., Khubezov D.A., Yudin I.
Laparoscopic low anterior resection at rectal cancer // Proktologia. — Supplement №1. — 2006. — P.33. Khubezov D.A., Puchkov K.V., Yudin I. Laparoscopic total mesorectal excision // Proktologia. — Supplement №1. — 2006. — P.39. Puchkov K.V., Khubezov D.A., Yudin I. Boundaries of laparoscopic resection at cancer of colon // Proktologia.

— Supplement №1. — 2006. — P.100. Пучков К.В., Хубезов Д.А., Юдин И.В., Юдина Е.А., Луканин Р.В. Стадирование рака прямой кишки для выбора объема резекции с использованием малоинвазивных технологий // Актуальные вопросы современной хирургии. Региональная (ЮФО) науч.-практ. конф. врачей хирургического профиля, Нальчик, 26 — 27 мая 2006 г.
— Нальчик, 2006. — С.197 — 198. Пучков К.В., Хубезов Д.А., Юдин И.В. Значение стадирования рака прямой кишки для выбора объема резекции с использованием малоинвазивных технологий // Высокотехнологичные методы диагностики и лечения в абдоминальной хирургии — проблемы визуализации. Материалы первой научно-практ. конф.
Альманах Института Хирургии им. А.В. Вишневского, Москва, 21 — 22 дек. 2006 г. — М., 2006. — С.100 — 101. Пучков К.В., Хубезов Д.А., Юдин И.В., Семионкин Е.И. Лапароскопическая аорто-подвздошная лимфаденэктомия при раке прямой кишки // Тенденции, стратегии и развитие медицинской помощи в условиях многопрофильного стационара: сб. науч. тр.
— Рязань, 2007. — С.249 — 251. Пучков К.В., Хубезов Д.А Лапароскопическая лимфаденэктомия при раке прямой кишки // Эндоскопическая хирургия. — 2007. — Т.13, №3. — С.3 — 7. Хубезов Д.А., Пучков К.В. Лапароскопическая передняя резекция прямой кишки при раке // Эндоскопическая хирургия. — 2007. — Т.13, №2. — С.27 — 34. Пучков К.В., Хубезов Д.
ИД «МЕДПРАКТИКА-М», 2008. — С.55 — 62. Puchkov K.V., Khubezov D.A., Ogoreltsev A.Y., Yudina E.A. Minimizing complication rates in laparoscopic aortoiliopelvic lymphodissection in rectal cancer // Abstracts book of the 16-th EAES Congress 2008, 11 — 14 July, 2008, Stockholm, Sweden. – P.29. Puchkov K.V., Khubezov D.A.
, Ogoreltsev A.Y., Lucanin R.V. Comparison of techniques in laparoscopic low anterior resection of the rectum // Abstracts book of the 16-th EAES Congress 2008, 11 — 14 July, 2008, Stockholm, Sweden. – P.29 — 30. Пучков К.В., Хубезов Д.А. Технические аспекты лапароскопической лимфаденэктомии при правосторонней гемиколэктомии // Московский хирургический журнал. – 2008. — №1. – С.3 — 9. Пучков К.В., Хубезов Д.А.
Значение стадирования рака прямой кишки для выбора объема резекции с использованием малоинвазивных технологий // Первая Междунар. конф. по торако-абдом. хирургии: сб. тез. – Москва, 2008. – С.63 — 64. Хубезов Д.А., Пучков К.В. Лапароскопическая лимфодиссекция при раке прямой кишки // Колопроктология – 2008. — №4 (26). — С.23 — 27. Хубезов Д.А., Пучков К.В.

, Огорельцев А.Ю. Выбор оптимальных границ передней резекции прямой кишки при ректальном раке // Вестник национального медико-хирургического центра им. Н.И. Пирогова. – 2009. — №1. – С.53 — 60. Пучков К.В., Хубезов Д.А. Эффективность лапароскопической лимфодиссекции при ректальном раке // Московский хирургический журнал. – 2009. — №2. – С.8 — 13. Khubezov D.A., Puchkov K.V.
, Ogoreltsev A.Y. Laparoscopic aortoiliopelvic lymphodissecton in rectal cancer // Abstracts book of the 17-th EAES Congress 2009, 17 — 20 June, 2009, Prague, Czech Republic. – P.152. Khubezov D.A., Puchkov K.V., Ogoreltsev A.Y. Laparoscopic right hemicolectomy for colon cancer // Abstracts book of the 17-th EAES Congress 2009, 17 — 20 June, 2009, Prague, Czech Republic. – P.155. Khubezov D.A., Puchkov K.V.
, Ogoreltsev A.Y. Laparoscopic low anterior resection in rectal cancer // Abstracts book of the 17-th EAES Congress 2009, 17 — 20 June, 2009, Prague, Czech Republic. – P.159. Пучков К.В., Огорельцев А.Ю., Луканин Р.В. Особенности лапароскопической лимфодиссекции при раке правых отделов ободочной кишки // Российская школа колоректальной хирургии.
Тезисы научных работ. Москва, 15 марта, 2010 г. — С.59. Пучков К.В., Хубезов Д.А., Огорельцев А. Ю., Луканин Р.В. , Подъяблонский А. В. Лапароскопические методики низкой передней резекции при раке прямой кишки // Четвертая Международная конференция. Российская школа колоректальной хирургии. Книга с материалами конференции.
Москва, 19 ноября, 2010 г. — С. 53. Хубезов Д.А., Пучков К.В., Огорельцев А. Ю. Лапароскопические технологии в лечении больных раком толстой кишки // ВестникСанкт-Петербургского университета. Серия11. Медицина.-2010.- Всероссийский форум «Пироговская хирургическая неделя» (приложение) — С.415–416. Пучков К.В.
Меры профилактики осложнений лапароскопической лимфаденэктомии при раке прямой кишки // Современные принципы диагностики и лечения колоректального рака «Материалы конференции, посвященной памяти профессора В.И. Кныша». – Москва, 26-27 мая, 2011. – С. 59. Пучков К.В., Хубезов Д.А., Огорельцев А.Ю., Луканин Р.В.
Выбор уровня мобилизации прямой кишки при ректальном раке // Современные принципы диагностики и лечения колоректального рака «Материалы конференции, посвященной памяти профессора В.И. Кныша». – Москва, 26-27 мая, 2011. – С. 59-60. Пучков К. В., Хубезов Д.А., Огорельцев А. Ю., Луканин Р. В. Варианты лапароскопической лимфодиссекции в зависимости от локализации рака правых отделов ободочной кишки // Пятая Международная конференция.

Российская школа колоректальной хирургии. «Мультидисциплинарный подход в лечении рака прямой кишки». Материалы конференции.- Москва, 23-24 июня, 2011 г. — С. 48. Хубезов Д.А., Пучков К.В., Огорельцев А.Ю., Луканин Р.В. Цена и ценность биологической терапии при язвенном колите //Материалы 3 Всероссийского съезда колопроктологов, 12-14 окт. 2011, г.
Белгород, Колопроктология – 2011. — №3 (37).- С. 115. Пучков К.В., Хубезов Д.А., Огорльцев А.Ю., Луканин Р.В., Пучков Д.К. Особенности лапароскопической тотальной мезоректумэктомии при среднеампулярном ректальном раке // Альманах Института хирургии им. А.В. Вишневского. Т.7, №1 — 2012. «Материалы XV Съезда Общества эндоскопических хирургов России».
– Москва, 2012. – С. 315. Хубезов Д.А., Пучков К.В., Луканин Р.В., Пучков Д.К. Профилактика осложнений при лапароскопической лимфодиссекции при ректальном раке // Альманах Института хирургии им. А.В. Вишневского. Т.7, №1 — 2012. «Материалы XV Съезда Общества эндоскопических хирургов России». – Москва, 2012. – С. 314. Пучков К. В., Хубезов Д. А., Пучков Д. К.
Эффективность лапароскопической тотальной мезоректумэктомии при среднеампулярном раке прямой кишки // Материалы IV Конгресса хирургов Казахстана «Новые технологии в хирургии». – Алматы, 2013. – С. 67 – 68. Пучков К. В., Хубезов Д. А., Пучков Д. К. Результаты применения методики N.O.S.E. в лапароскопической хирургии толстой кишки // Эндоскопическая хирургия . – 2014. — Т20. — №1. – С. 328 – 330. Пучков К. В., Хубезов Д. А., Пучков Д. К.
Проведение колостомии
Колостомию проводят в тех случаях, когда невозможно или затруднено опорожнение кишечника естественным образом. Создание колостомы позволяет в таких случаях выводить газы и каловые массы через искусственное отверстие. Это облегчает нагрузку на кишечник.
Проведение операции по наложению колостомы может носить как временный, так и постоянный характер. При временной колостоме ее устраняют после того, как излечивается заболевание, и кишечник вновь приобретает возможность исполнять свои естественные функции по продвижению и выделению кишечных газов и каловых масс.
Сама по себе колостомия не является сложной операцией, однако наличие колостомы прямой кишки привносит в жизнь пациента определенные неудобства. Поэтому данную операцию назначают только в крайних случаях, когда речь идет о спасении жизни больного, и другие методы лечения уже не эффективны.

Существует множество заболеваний или повреждений кишечника, при которых он не в состоянии справиться с выделительной функцией. Чаще всего это онкологические заболевания, но есть и другие случаи, при которых необходима колостомия.
Цели операции по закрытию колостомы:
- Компенсация утраченных функция прямой кишки
- Декомпрессия (устранение сдавливания) верхних отделов кишечника
- Удаление из организма каловых масс и газов
- Преграждение доступа каловых масс в прямую кишку при травмах и повреждениях органов таза
Колостомию назначают при следующих заболеваниях и повреждениях:
- Некоторые формы рака толстой кишки
- Осложнения некоторых заболеваний толстой кишки (колиты, полипоз, дивертикулез), при которых возможно ее прободение и развитие перитонита
- Удаление опухоли толстой кишки и последующее сшивание частей кишки, когда есть высокий риск разрыва шва при естественном продвижении каловых масс
- Закупорка кишечника из-за наличия внутренней или наружной опухоли
- Полное удаление прямой кишки
- Травмы прямой кишки, при которых происходит механическое повреждение или разрыв ее стенки
- Недержание кала, вызванное нарушением функций заднего прохода
- Недержание кала и газов после некоторых видов операций на прямой кишке
- Наличие внутренних свищей, соединяющих прямую кишку с мочевым пузырем или влагалищем
- Образование гнойных воспалений после операции на прямой или других отделов толстой кишки
- Рецидивы рака прямой кишки, мочевого пузыря или органов малого таза
- Воспаление слизистой оболочки прямой кишки после лучевой терапии
- Врожденная патология анального канала
- Подготовка к пластической операции на промежности, чтобы после завершения операции движение каловых масс не вызвало расхождений швов
Колостома может носить временный или постоянный характер. Детям чаще всего проводят временную стому.
Недержание аноректального типа; Закупоривание кишечного просвета опухолевым образованием; Травматические повреждения толстокишечных стенок вроде огнестрельных или механических ранений; Тяжелые случаи толстокишечных патологий типа дивертикулита или ишемического колита, рака либо перитонита, полипоза и неспецифического язвенного колита, абсцессов стенок кишки с перфорацией и пр.;
Рецидивирующие случаи раковых процессов в мочепузырных тканях и матке, цервикальном канале или прямой кишке; Наличие тяжелых форм постлучевых проктитов, особенно часто такое встречается после лучевой терапии рака цервикального канала; При наличии внутренних свищей от прямой кишки к влагалищу либо мочевому пузырю;

В качестве предоперационной подготовки для профилактики расхождения швов и их нагноения; При аномалиях врожденного характера вроде патологии Гиршпрунга, мекониальной непроходимости новорожденных или атрезии канала ануса и пр. (если нет возможности провести радикальное вмешательство); При ректосигмоидной резекции, если после операции швы несостоятельны.
В некоторых случаях (редко) проведение лапароскопического вмешательства бывает невозможным по разным причинам. Это, например, выявление выраженного спаечного процесса в брюшной полости, невозможность адекватной визуализации внутренних органов, а также кровотечение из сосуда, которое требует срочной остановки.
Во всех этих случаях операционная бригада переходит на традиционное вмешательство, для чего проводится обычный разрез брюшной стенки. Из противопоказаний к лапароскопическому вмешательству также можно отнести пожилой возраст пациента, а также сопутствующие заболевания, которые могут повысить риск осложнений.
(495) 506-61-01 — лучшие проктологические клиники и центры
ЗАПРОС в КЛИНИКУ
Иссечение части толстой кишки или полное ее удаление делается для того, чтобы избавиться от злокачественных новообразований, воспалений или прочих патологий кишечника.
Рак толстой кишки – распространенное злокачественное заболевание, поражающее как женскую половину человечества, так и мужскую. Подвержены риску заболеть люди от 70 лет, с возрастом частота возникновения патологий увеличивается. Также в группе риска — люди, имеющие воспалительные болезни кишечника, такие, как болезнь Крона, колит; страдающие от полипов; имеющие близких родственников, болеющих раком этого органа.
В зависимости от локализации злокачественного образования, могут отмечаться симптомы: наличие крови при дефекации, понос, запор, кровотечение, появление отверстия в стенке кишечника, непроходимость кишечника, потеря массы тела без причины, болевые ощущения в брюшной полости, спазмы, ухудшение общего самочувствия.
Лечение рака толстой кишки подразумевает под собой удаление опухоли хирургическим путем. Принимая во внимание размер и ее локализацию, будет определен объем операции и необходимость удаления толстой кишки. Толстая кишка может быть удалена полностью или частично. Если речь идет о частичном удалении, то удаляется только та часть, которая поражена опухолью. Преимущественно в ходе оперативного вмешательства удаляется слепая кишка

Если опухоль большого размера или доступ к ней ограничен, врач предлагает пациенту пройти предоперационную терапию, подразумевающую под собой химиотерапию в сочетании с облучением. Этот метод направлен на уменьшение размеров образования перед хирургическим вмешательством, что позволяет сократить время операции и ее упростить.
Поскольку операция при злокачественных опухолях относится к операциям по жизненным показаниям, единственным противопоказанием к ней является очень тяжелое состояние пациента. Довольно часто такие больные действительно поступают в стационар в тяжелом состоянии (раковая кахексия, анемия), однако предоперационная подготовка в течение некоторого времени позволяет подготовить и таких пациентов.
ЗАПРОС в КЛИНИКУ
нарушения регулярности опорожнения кишечника; боль, которая ощущается в процессе дефекации; присутствие в каловых массах гноя, слизи и крови; тенезмы, или ложные и при этом болезненные позывы к дефекации.
осмотр проктологом; аноскопия; ректороманоскопия; МРТ; ультразвуковое исследование.
- Недержание аноректального типа;
- Закупоривание кишечного просвета опухолевым образованием;
- Травматические повреждения толстокишечных стенок вроде огнестрельных или механических ранений;
- Тяжелые случаи толстокишечных патологий типа дивертикулита или ишемического колита, рака либо перитонита, полипоза и неспецифического язвенного колита, абсцессов стенок кишки с перфорацией и пр.;
- Рецидивирующие случаи раковых процессов в мочепузырных тканях и матке, цервикальном канале или прямой кишке;
- Наличие тяжелых форм постлучевых проктитов, особенно часто такое встречается после лучевой терапии рака цервикального канала;
- При наличии внутренних свищей от прямой кишки к влагалищу либо мочевому пузырю;
- В качестве предоперационной подготовки для профилактики расхождения швов и их нагноения;
- При аномалиях врожденного характера вроде патологии Гиршпрунга, мекониальной непроходимости новорожденных или атрезии канала ануса и пр. (если нет возможности провести радикальное вмешательство);
- При ректосигмоидной резекции, если после операции швы несостоятельны.
Преимущества и недостатки
Процедура часто носит жизненно необходимый характер, обеспечивая пациенту нормальную жизнь после проведенного радикального вмешательства хирургов по поводу рака сигмовидной либо прямой кишки.
Этот факт является основным неоспоримым преимуществом искусственно созданного ануса.
Коме того, современные бандажи, калоприемники и прочие приспособления позволяют комфортно жить даже при постоянной колостоме.

Недостатки у методики безусловно есть. Пожалуй, основным из них является психологический фактор, часто выступающий причиной глубокой депрессии пациента. Но и с этим врачи научились бороться – они проводят разъяснительную работу с пациентами, рассказывают о правильном уходе за стомой, уточняют важные нюансы, рассказывают об ощущениях и пр.
Для многих запах может показаться еще одним недостатком. Но проблема вполне решаема, ведь современные калоприемники оснащены магнитными крышками, фильтрами против запаха, в продаже есть и специализированные дезодоранты. Поэтому сегодня такие принадлежности позволяют решить проблему раздражения кожи и частой замены калоприемника.
минимальная кровопотеря малая травматичность для пациента точность проведения оперативного вмешательства, благодаря микрохирургическому увеличению, что позволяет подробно визуализировать сосудистые и нервные структуры брюшной полости гораздо менее интенсивный болевой синдром в послеоперационном периоде, что связанно с меньшей травматичностью операции быстрый восстановительный период сроки пребывания в стационаре (максимум 5 дней вместо 10 — 12 при традиционном оперативном вмешательстве) приемлемый косметический эффект (на коже остаются 5 разрезов от 5 мм до 1см).
Современные исследования показывают, что в первый год после лапароскопической резекции общее качество жизни у таких пациентов значительно лучше по сравнению теми, кто перенес традиционное открытое оперативное.
Лапароскопическая гемиколонэктомия (удаление левой половина ободочной кишки) Лапароскопическая резекция сигмовидной кишки Лапароскопическая резекция и экстирпация (полное удаление) прямой кишки Лапароскопическая правосторонняя гемиколонэктомия (удаление правой половины толстой кишки) Лапароскопическая абляция (выпаривание) метастазов в печени.
Процедура часто носит жизненно необходимый характер, обеспечивая пациенту нормальную жизнь после проведенного радикального вмешательства хирургов по поводу рака сигмовидной либо прямой кишки.

Этот факт является основным неоспоримым преимуществом искусственно созданного ануса.
Современные исследования показывают, что в первый год после лапароскопической резекции общее качество жизни у таких пациентов значительно лучше по сравнению теми, кто перенес традиционное открытое оперативное.
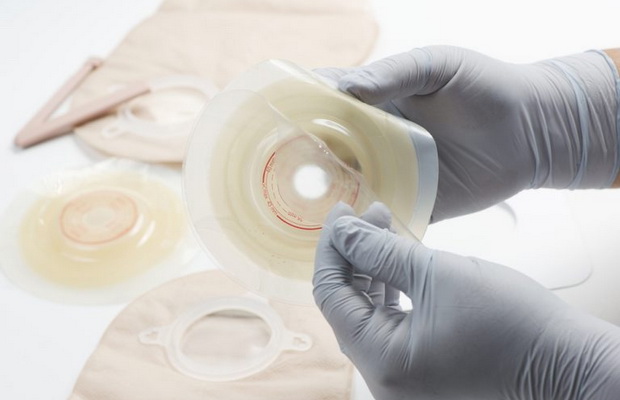
Виды калоприемников
Калоприемники бывают одно- и двухкомпонентными. Двухкомпонентные оснащены стомными мешками и самоклеящейся пластинкой, соединяющихся специальным фланцем. Но такие калоприемники неудобны тем, что могут спровоцировать раздражение кожного покрова. Поэтому при их эксплуатации допускается замена пластины раз в 2-4 дня, а мешочка – ежедневно.
Если возникло ощущение зуда и дискомфорта, то рекомендуется незамедлительно отклеить пластину. Несомненным преимуществом является оснащенность калоприемника специальным фильтром, устраняющим газы и запахи.
Дренажный мешок необходимо опорожнять, когда он заполнится на 1/3, для этого немного склоняются над унитазом и открывают дренажное отверстие, после чего каловый мешок обязательно моют и просушивают. Перед повторным использованием мешка проверьте дренажное отверстие, чтобы оно было закрыто.
Калоприемники бывают одно- и двухкомпонентными. Двухкомпонентные оснащены стомными мешками и самоклеящейся пластинкой, соединяющихся специальным фланцем. Но такие калоприемники неудобны тем, что могут спровоцировать раздражение кожного покрова. Поэтому при их эксплуатации допускается замена пластины раз в 2-4 дня, а мешочка – ежедневно.

В отличие от двухкомпонентного, однокомпонентный калоприемник необходимо менять раз в 7-8 часов. Двухкомпонентные предполагают замену только мешка, а пластина меняется только раз в 3-4 дня.
Закапывание капель в глаза.
Цель:лечебная
и диагностическая – введение ЛС в глаза.
Показания:
конъюнктивит, обследование органов
зрения.
Стерильно:
лоток с марлевыми шариками и марлевыми
салфетками, пинцет, пипетки, глазные
капли, перчатки.
Нестерильно:
ёмкость для сброса отработанного
материала, стул или кушетка.

Алгоритм
выполнения:
Объяснить пациенту
ход проведения манипуляции, получить
от него согласие.Усадить
пациента на стул лицом к свету со слегка
запрокинутой головой или уложить
на спину без подушки.Вымыть руки на
гигиеническом уровне и надеть стерильные
перчатки.Осмотреть
глаза пациента, при необходимости
предварительно провести туалет глаз.Набрать
лекарственное средство в пипетку правой
рукой, а в левую руку взять стерильную,
марлевую салфетку.Оттянуть нижнее
веко левой рукой с помощью марлевого
тампона.Предложить
пациенту посмотреть вверх (если это
возможно).Выпустить
медленно 1-2 капли лекарственного
средства в конъюнктивальный мешок,
ближе к носу.Предложить
пациенту закрыть глаз (лекарственный
раствор не должен вытекать), удалить
ватным шариком лишнее лекарство.Таким же образом
закапать капли в другой глаз.Поместить
отработанный перевязочный материал и
пипетки в ёмкости с дез. раствором.Снять
перчатки, поместить вёмкость
с дезинфицирующим раствором.Вымыть
руки, осушить.
Закапывание
капель в нос.
Цель:лечебная
– введение ЛС в нос.
Показания:
ринит, заболевания носоглотки.
Стерильно: лоток
с ватными шариками, салфетками, пинцет,
пипетки, капли в нос, подогретые до
температуры 36-37
°С, перчатки.
Объяснить пациенту
ход проведения манипуляции, получить
от него согласие.Усадить пациента
на стул лицом к свету со слегка
запрокинутой головой или уложить
на спину без подушки.Вымыть руки на
гигиеническом уровне и надеть стерильные
перчатки.Произвести
осмотр нос на наличие слизи или корочек,
при необходимости предварительно
провести туалет носа.Возьмите
ватный шарик в правую руку, прижав его
к ладони мизинцем.Возьмите пипетку
в правую руку, наберите лекарство.Наклоните голову
пациента к противоположному плечу,
слегка запрокинув её назад.Большим пальцем
левой руки приподнимите кончик носа.Введите пипетку
в носовой ход на глубину 1—1,5 см, не
касаясь его стенок.Закапайте 4—5
капель на слизистую перегородки носа.Прижмите ватным
шариком крыло носа к перегородке.Закапайте лекарство
через 1—2 мин. в другой носовой ход в
той же последовательности.Поместить
отработанный перевязочный материал и
пипетки в ёмкости с дез. раствором.Снять
перчатки, поместить вёмкость
с дезинфицирующим раствором.Вымыть
руки, осушить.
Цель:лечебная
-введение
ЛС в глаза.
Показания:
конъюнктивит
или др. заболевания глаз.
Стерильно:
лоток с ватными шариками, салфетками,
пинцет, стеклянная палочка для введения
мази, глазная мазь, перчатки.
Объяснить пациенту
ход проведения манипуляции, получить
от него согласие.Усадить пациента
на стул лицом к свету со слегка
запрокинутой головой или уложить
на спину без подушки.Вымыть руки на
гигиеническом уровне и надеть стерильные
перчатки.Осмотреть глаза
пациента, при необходимости предварительно
провести уход за глазами.Выдавить на плоскую
поверхность палочки 4-5 мм мази.В левую руку взять
ватный шарик, попросить пациента
посмотреть вверх.Оттянуть нижнее
веко шариком, завести палочку с мазью
в нижний свод, коснувшись конъюнктивы.Попросить пациента
зажмурить глаз.Вывести глазную
палочку из конъюнктивального свода по
направлению к наружному углу глаза.Ватным
шариком, нежными вращательными движениями
по коже верхнего века распределить
мазь по всему глазу.Повторить всё для
другого глаза.Поместить
отработанный перевязочный материал и
пипетки в ёмкости с дез. раствором.Снять
перчатки, поместить вёмкость
с дезинфицирующим раствором.Вымыть
руки, осушить
Цель:лечебная
–
введение
ЛС в ухо.
Показания:
патологические процессы в ухе.
Стерильно:
лоток с
ватными шариками (турундами), салфетками,
пинцет, мазь ушная, перчатки.
Нестерильно:
ёмкость для сброса отработанного
материала, стул или кушетка.
Объяснить пациенту
ход проведения манипуляции, получить
от него согласие.Усадить пациента
на стул лицом к свету, повернуть голову,
так чтобы слуховой проход был хорошо
виден, если лежит, то уложить голову
на бок.Вымыть руки на
гигиеническом уровне и надеть стерильные
перчатки.Осмотреть
уши, при наличии отделяемого из уха
— очистите слуховой проход ватными
жгутиками (турундами).Из ватного шарика
сделать турунду.Из туба на турунду
выдавить полоску мази.Оттянуть
левой рукой ушную раковину пациента
назад и вверх, правой – вкручивающими
движениями ввести турунду с мазью в
слуховой проход.Таким
же образом заложить мазь на турунде в
другое ухо пациента.Поместить
отработанный перевязочный материал и
пипетки в ёмкости с дез. раствором.Снять
перчатки, поместить вёмкость
с дезинфицирующим раствором.Вымыть
руки, осушить.
Как ухаживать за стомой в домашних условиях?
Колостома требует очень тщательного ухода, который начинается с первого дня после операции. Сначала пациента обучает медсестра, которая меняет калоприемники и промывает стому. В дальнейшем больной уже самостоятельно меняет каловые мешки и обрабатывает отверстие стомы.
Весь процесс протекает в несколько алгоритмов:
- Сначала устраняют фекалии;
- Затем прокипяченной теплой водой промывают выходное отверстие, тщательно промывают кожу вокруг него, после чего просушивают ее салфетками из марли;
- Обрабатывают кожную поверхность пастой Лассара или мазью Стомагезив, после чего вокруг стомы накладывают марлю, пропитанную вазелином, а сверху закрывают стерильным бинтом и ватой. Сверху закрывают место обработки марлевой повязкой, которую меняют каждые 4 часа.
- Когда стома заживет и окончательно сформируется, можно пользоваться калоприемниками. Об окончательном формировании и заживлении говорит не выступающее над кожей устье и отсутствие воспалительного инфильтрата. Только при такой клинической картине допускается применение калоприемника.
- Смену каловых мешков рекомендуют производить по вечерам или утром. Сначала аккуратно снимают использованный приемник фекалий, после чего удаляют остатки кала и обмывают стому. Затем обрабатывают устье и кожу вокруг мазью либо пастой, а потом снова фиксируют калоприемник.
Обычно для приклеивания приемника применяется паста Колопласт, содержащая незначительное количество спирта. Средство не вызывает раздражений даже поврежденной травмами и воспалением кожи, а также улучшает фиксацию приспособления.
Некоторые пациенты перед наклеиванием калоприемника обрабатывают кожу специальной защитной пленкой, которая предохраняет кожу от воспалений и раздражений.
Сначала устраняют фекалии; Затем прокипяченной теплой водой промывают выходное отверстие, тщательно промывают кожу вокруг него, после чего просушивают ее салфетками из марли; Обрабатывают кожную поверхность пастой Лассара или мазью Стомагезив, после чего вокруг стомы накладывают марлю, пропитанную вазелином, а сверху закрывают стерильным бинтом и ватой.

Сверху закрывают место обработки марлевой повязкой, которую меняют каждые 4 часа. Когда стома заживет и окончательно сформируется, можно пользоваться калоприемниками. Об окончательном формировании и заживлении говорит не выступающее над кожей устье и отсутствие воспалительного инфильтрата. Только при такой клинической картине допускается применение калоприемника.
Противопоказания к операциям на прямой кишке
Местоположение колостомы определяет врач с учетом конкретной клинической картины каждого пациента.
Значительно усложнить установку стомы на кишечнике может наличие рубцов либо шрамов, поскольку необходимо обязательно учитывать состояние жировой клетчатки и мышечного слоя, способных при образовании складок со временем сместить колостому.
Пациентам может потребоваться операция по наложению или закрытию колостомы, а также вмешательство хирурга с реконструктивно-восстановительной целью. Каждое из вмешательств имеет свои индивидуальные особенности, требующие разного подхода к пациенту.
Наложение
Процедура наложения колостомы осуществляется под общим наркозом в стерильных операционных условиях.
- Сначала хирург срезает округлый участок подкожной клетчатки и кожи на месте предполагаемого расположения устья стомы.
- Во втором этапе операции производят разделение мышц по направлению волокон. Чтобы избежать компрессии на кишку отверстие делают достаточно большим. Кроме того, заранее учитывается вероятность того, что пациент наберет лишний вес, если стома накладывается на долгий срок.
- Затем кишку выводят петлей наружу и делают на ней необходимый надрез.
- Кишка пришивается к мышечным тканям брюшины, а ее края крепятся к коже.

К сожалению, пока не удалось изобрести дренажных средств в стомальное устье, поскольку иммунная система включает защитные функции и активно сопротивляется чужеродным материалам, провоцируя дистрофию и воспаление тканей.
Лишь хирургическое пришивание кишечного края к коже благоприятно заживает, хотя гораздо проще было бы использование специальных трубок, исходящих из просвета кишки и выводимых наружу.
Закрытие
Операция по закрытию стомы на кишечнике называется колоколостомией.
Временную колостому обычно закрывают по прошествии 2-6 месяцев после накладывания. Эта операция представляет собой ликвидацию искусственно созданного анального отверстия.
Обязательное условие по закрытию операции – отсутствие преград в низлежащих отделах кишечника до анального отверстия.
Примерно на сантиметр от края стомы хирург делает рассечение тканей, медленно разъединяя спаечные элементы. Затем кишку выводят наружу и иссекают край с отверстием. Затем сшивают оба конца кишечника и возвращают его обратно в брюшину. Потом с помощью контрастирования проводят проверку шва на герметичность, после чего проводят послойное зашивание раны.

Обычно подобные вмешательства назначаются пациентам с временными колостомами, накладываемыми на время лечения низлежащих участков кишки. Многие пациенты полагают, что после стомального закрытия кишечные функции полностью восстанавливаются, что не совсем верно.
Даше при полном успехе восстановительного операционного вмешательства отсутствие некоторого участка в кишечнике не может не сказаться на его дальнейшей функциональности.
Самым оптимальным сроком для закрытия стромы является первые 3-12 месяцев после операции. Только так можно рассчитывать на благополучное заживление кишечных тканей без последствий для организма. Фактически реконструктивно-восстановительная операция представляет собой закрытие стомы или колоколостомию, описание которой представлено выше.
После восстановительной операции или закрытия стомы необходимо соблюдать строгую диету, чтобы пищеварительные процессы быстро восстановились.
Диетический рацион сводится к исключению продуктов вроде:
- Жгучих приправ или специй вроде карри, перца чили и т. п.;
- Чрезмерного количества газировок, кваса или пива;
- Газообразующих продуктов типа фасоли, чеснока либо капусты и пр.;
- Жирных блюд;
- Пищи, провоцирующей раздражение кишечных тканей, например, смородины или малины, винограда или цитрусовых.
При необходимости врач назначает индивидуальные ограничительные предписания в питании пациента.
Наложение
Сначала хирург срезает округлый участок подкожной клетчатки и кожи на месте предполагаемого расположения устья стомы. Во втором этапе операции производят разделение мышц по направлению волокон. Чтобы избежать компрессии на кишку отверстие делают достаточно большим. Кроме того, заранее учитывается вероятность того, что пациент наберет лишний вес, если стома накладывается на долгий срок. Затем кишку выводят петлей наружу и делают на ней необходимый надрез. Кишка пришивается к мышечным тканям брюшины, а ее края крепятся к коже.
Закрытие
Независимо от того, будет проводиться лапароскопия или открытая операция, проходит она под общим наркозом. Пациент будет спать, не чувствуя боли. Метод проведения операции кишечника (открытая или лапароскопия) определяется размером опухоли, ее свойствами и локализации в кишечнике.
Если хирург посчитает возможным проведение лапароскопии, то он сделает на животе 2 или 3 небольших разреза, через которые будет введены хирургические инструменты. Около пупка будет сделано небольшое отверстие, куда вводится лапароскоп, оснащенный фонариком и камерой. За ходом операции хирург будет наблюдать на экране монитора, изображение выводит камера лапароскопа.
При помощи иглы Вереша хирург вводит в брюшную полость углекислый газ, что обеспечивает доступ к толстой кишке. После этого хирург отключает толстую кишку от кровоснабжения и удаляет. На завершающем этапе лапароскопии, принимая во внимание состояние больного, может быть проведена илеостомия либо колостомия. Когда лапароскопия закончена, хирург зашивает разрезы и накладывает повязки.
меньшие разрезы; меньшие болевые ощущения; более короткий период восстановления.
Несмотря на это, далеко не каждому пациенту операция кишечника может быть проведена таким щадящим методом. Если пациент страдает ожирением или у него есть спайки в тазовой области, лапароскопия противопоказана.
Могут быть случаи, когда возникает необходимость перевода лапароскопии на открытую операцию. Это решение принимается хирургом в ходе операции и зависит от состояния больного и возникающих затруднений при манипуляциях (открылось сильное кровотечение, доступ к толстой кишке лапароскопическим способом невозможен и др.).
Анализы: общие анализы крови, мочи, биохимический анализ крови, коагулограмма, определение группы крови и резус-фактора. Исследование маркеров инфекционных заболеваний – вирусных гепатитов, сифилиса, ВИЧ. Электрокардиограмма. Рентгенография органов грудной клетки. Ультразвуковое обследование органов брюшной полости.
Осмотр терапевта. Для женщин — осмотр гинеколога. Для более точного определения распространенности опухоли возможно назначение МРТ органов малого таза. Обязательна биопсия новообразования для определения объема удаления тканей (при менее дифференцированных видах опухолей границы удаляемых тканей должны быть расширены).
Назначается бесшлаковая диета (с минимальным содержанием клетчатки). Отменяются препараты, вызывающие разжижение крови. Назначаются антибиотики, убивающие патогенную кишечную флору. В день накануне операции не разрешается употребление твердой пищи (можно только пить), а также проводится очистка кишечника.
В случаях, когда пациент очень ослаблен, операция может быть отложена до нормализации общего состояния. Таким больным проводится переливание крови или ее компонентов (плазмы, эритроцитов), парентеральное введение аминокислот, солевых растворов, лечение сопутствующей сердечной недостаточности, проведение метаболической терапии.
Операция резекции прямой кишки проводится под общим наркозом и длится не менее 3-х часов.
Первые 4-6 недель после операций на прямой кишке ограничивается потребление грубой клетчатки. В то же время актуальной становится проблема предупреждения запоров. Разрешается употребление отварного мяса и рыбы, паровых котлет, пшеничного несвежего хлеба, супов на некрепком бульоне, каш, овощных пюре, тушеных овощей, запеканок, молочных продуктов с учетом переносимости молока, блюд из макарон, яиц, фруктовых пюре, киселей. Питье — чай, отвары трав, негазированная минеральная вода.
Объем жидкости – не менее 1500 мл в сутки.
Постепенно диету можно расширить.
Актуальна проблема предупреждения запоров, поэтому в пищу можно употреблять хлеб из муки грубого помола, свежие овощи и фрукты, насыщенные мясные бульоны, сухофрукты, сладости в небольших количествах.
Пациенты с колостомой обычно испытывают неудобства при чрезмерном отхождении газов, поэтому они должны знать продукты, которые могут вызвать повышенное газообразование: молоко, черный хлеб, фасоль, горох, орехи, газированные напитки, пиво, сдоба, свежие огурцы, редис, капуста, лук и некоторые другие продукты.
Реакция на тот или иной продукт может быть сугубо индивидуальной, поэтому таким пациентам рекомендуется вести пищевой дневник.
При передней резекции делается разрез брюшной стенки, через который удаляются верхние отделы прямой кишки и нижние части сигмовидной. Концы сшиваются, образуется анастомоз. Низкая передняя резекция применяется при поражении нижней и средней части органа.
Как и в предыдущем случае, делается разрез внизу живота, однако удалению подлежат большие объемы тканей. Извлекают всю прямую кишку, брыжейку и мышцы анального сфинктера. Тотальная мезоректумэктомия — основной способ лечения онкологических заболеваний данной локализации.
Повторное возникновение опухоли после подобного вмешательства случается крайне редко. После резекции прямой кишки нижний ее отдел сшивают с концом ободочного отдела кишечника. Постоянная стома в таком случае не формируется, операцию считают сфинктеросохраняющей.
Тем не менее присутствует необходимость создания временной илеостомы, что способствует нормальному заживлению анастомоза.
Промежностная экстирпация — операция при раке прямой кишки, некогда пользовавшаяся большой популярностью. В ходе хирургического вмешательства делается 2 разреза: один в брюшной стенке, второй — возле анального отверстия. Экстирпация подразумевает полное удаление прямой кишки, анального канала и мышц сфинктера.
Что же такое лапароскопическая резекция толстого кишечника?
Применение колостомы связано с множеством дополнительных неудобств и хлопот. Но по сравнению с угрозой летального исхода, которого удается избежать с помощью операции, эти неудобства ничтожны. Пациенту с колостомой нужно обеспечить рациональное питание и научиться грамотному использованию калоприемника.
Есть два типа калоприемников, различающиеся по способу их крепления к телу: калоприемники, крепящиеся за счет эластичного пояса и калоприемники на клеевой основе, крепящиеся непосредственно на тело.

Калоприемники первого типа уже практически не используются. Второй тип является более современным, удобным и гигиеничным. Клеевая основа может наноситься либо на сам накопитель, либо на специальную пластину-держатель.
Сам калоприемник имеет вид прочного одноразового мешочка из специально разработанного пластикового материала. В нем есть отверстие, которое совмещают с отверстием колостомы. После наполнения накопителя калоприемник удаляют.
Для более комфортного использования калоприемников необходимо иметь под рукой вспомогательные средства для ухода за кожей вокруг колостомы: салфетки со специальной пропиткой, смягчающие кремы, защитную пудру, дезодоранты.
Рекомендации по использованию калоприемника при уходе за больными с колостомой:
- Перед наклеиванием калоприемника нужно тщательно промыть кожу вокруг колостомы теплой водой с мылом.
- Отверстие в калоприемнике необходимо вырезать самостоятельно, по шаблону с диаметром, соответствующим диаметру вашей колостомы. Диаметр отверстия в калоприемнике должен быть на 3-4 мм больше.
- Перед наклеиванием калоприемника необходимо нагреть его до температуры тела. Для этого можно несколько минут подержать его подмышкой.
- Затем нужно совместить отверстие калоприемника с отверстием колостомы и аккуратно приклеить его, начиная с нижней части. При этом нужно плотно прижимать калоприемник к коже, чтобы не образовались складки, иначе соединение будет негерметичным. Приклеивать нужно, не торопясь, прижимая края отверстия в течение1-2-х минут.
- При уходе за больными с колостомой после операции менять калоприемник следует при умеренном наполнении, не дожидаясь переполнения. Снимать плавно, ни в коем случае не рывком – это приведет к травмированию кожи и самой колостомы.
- После снятия кожу вокруг промывают, смазывают смягчающим кремом. При необходимости используют специальную защитную пудру.
- Если при ношении калоприемника вы чувствуете жжение или какие-либо другие неприятные ощущения, необходимо обратиться к врачу.
Далее вы узнаете о правильном питании после закрытия колостомы.
Стома кишечника – это выведенный наружу участок кишки, который служит искусственным анальным отверстием. Стома кишечника бывает 2 видов это колостома и илеостома.
Илеостома – это выведенная из отверстия в брюшной полости тонкая кишка (подвздошная). Дефекация при этом виде стомы происходит часто, стул бывает жидким или кашицеобразным. Колостома- это выведенная через брюшную стенку ободочная кишка (часть толстой кишки).
Оба вида стомы кишечника характерны тем, что человек не может контролировать выделение кала, поэтому необходимо ношение калоприемника, в котором накапливаются экскременты.

Врожденные аномалии толстого кишечника. Колоректальный рак. При операции по резекции прямой кишки. Угроза перитонита при злокачественных новообразованиях толстой кишки. При состоянии угрожающем жизни пациента, когда нет возможности провести другое лечение формируют стому. Рецидив раковой опухоли с образованием инфильтратов неподдающихся удалению.
При удалении прямой, ободочной или сигмовидной кишки выводится постоянная колостома. Если есть необходимость послеоперационного восстановления прямой кишки или нижним отделам толстой кишки, то производится временный вывод колостомы, который будет закрыт после восстановительного периода и регенерации тканей.
Для предотвращения обстипации людям со стомой необходимо соблюдать диету и следить за работой пищеварительной системы. Запор мешает работе стомы и может вызвать блокаду стомы, а также констипация в послеоперационный период ведет к возникновению грыжи живота.
В большинстве случаев при лапароскопической резекции толстого кишечника хирург вместо длинного разреза проводит всего 4-5 маленьких разрезов 1-2 см длиной. Все инструменты вводятся через особые трубки-троакары. Весь ход операции виден с помощью миниатюрной камеры на мониторе.
При большом размере опухоли врач проводит частичную колэктомию. После этого проводится анастомоз – сшиваются участки пересеченной кишки. Помимо этого врач иссекает регионарные лимфоузлы, для последующего их гистологического исследования.
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
В зависимости
от участка кишечника, который выводится
наружу, стомы имеют различные названия.
Выведение тощей кишки на переднюю
брюшную стенку – еюностома, подвздошной
– илеостома, слепой – цекостома, поперечно
– ободочной – трансверзостома, сигмовидной
-сигмостома. Стомы толстого кишечника
называются колостомами.

Основные функции
тонкого кишечника:
Всасывание БЖУ,
воды, витаминов, электролитов.Моторная.
Основные функции
толстого кишечника:
Окончательное
всасывание воды.Формирование
каловых масс.Дефекация.
Причины прекращения тока жидкости.
Отсутствие аппетита. Снижение употребления воды и пищи. Ограничение двигательной активности (паралич, слабость, отечность). Множественные поражения ЖКТ. Хронические заболевания ЖКТ. Нарушение диеты. Медикаментозные препараты (атропин, опиоидные анальгетики, антидепрессанты, психотропные препараты и др.).
Причина | Тактика |
Перегиб | Устранить |
Тромбирование | Отсоединить |
Низкое | Отрегулировать |
Неправильное | Осторожно |
Слабительные препараты принимайте только по совету врача, так как причины, вызывающие запор, могут быть не только погрешностями в еде, но и заболеваниями кишечника. Если причина запоров не болезнь, то можно увеличить количество жидкости, мясного бульона, свежих овощей и фруктов, сухофруктов, соков, хлеба грубого помола, кофе.
Правила пользования карманным ингалятором (баллончиком).
Цель:лечебная
-введение
ЛС в дыхательные пути.
Показания:
Лечение пациента
при заболеваниях дыхательной системы.Оказание неотложной
помощи при приступе бронхиальной
астмы.
Нестерильно:
карманный
ингалятор
с ЛС, стул.
Объяснить пациенту
ход проведения манипуляции, получить
от него согласие.Усадить
пациента на стул перед собой.Вымыть руки на
социальном уровне и надеть чистые
перчаткиСнять с баллончика
защитный колпачок, повернув баллончик
вверх дном.Хорошо встряхнуть
баллончик с аэрозолем.Попросить пациента
сделать глубокий выдох.Попросить пациента
охватить губами мундштук баллончика,
а голову слегка запрокинуть назад.Попросить пациента
сделать глубокий вдох и одновременно
плотно нажать на дно баллончика – в этот
момент выдается доза аэрозоля.Попросить пациента
задержать дыхание на 5-10 секунд, затем
извлечь мундштук баллончика изо рта
и сделать медленный выдох.После ингаляции
надеть на баллончик защитный колпачок.Хранить ингалятор,
как указано в инструкции.

Запомнить!
Чем
глубже вводится доза аэрозоля, тем он
эффективнее.
Что делать если стома не функционирует
Примите душ. Теплая вода способствует расслаблению мышц пресса. Массаж живота. Примите коленно-локтевое положение, подтяните ноги к животу эти позы снимут напряжение мышц и активизируют работу стомированного кишечника. Проверьте нет ли отека сосочка стомы. Отверстие калоприемника должно подходить по размеру и не вызывать отека стомы. Урегулировать рацион питания. Повысьте физическую активность
Самостоятельный прием слабительных противопоказан, так как причиной запора может быть заболевание кишечника, что требует консультации врача. Также нельзя самостоятельно проводить ирригацию (клизму) стомы, процедура должна проводится в медицинском учреждении под наблюдением врача.
При поносе переходите на бедную шлаками пищу. Закрепить стул помогут рисовый отвар, белые сухари, кисель, картофельное пюре, твердые сорта сыра, бананы. При диарее необходимо восстановить уровень жидкости и солей в организме. Принимайте восстанавливающий соляной раствор, его можно купить в аптеке или приготовить самим (посоветуйтесь с вашим врачом). Следующий прием пищи рекомендуется через 24 часа после прекращения поноса.
Рекомендации по питанию
Чтобы макро и микроэлементы лучше усваивались нужно тщательно пережевывать пищу, это не только улучшит пищеварение, но и снизит вероятность закупорки желудочно-кишечного тракта. Ешьте небольшими порциями 5-6 раз в день. Рацион должен включать жиры, витамины, белки, углеводы и минералы.
Равнодушие к питанию влечет за собой проблемы с пищеварением, если кишечник не может переварить продукты, то возникают запоры. Чтобы восстановить нормальное пищеварение больной со стомой должен знать каким действием обладают различные продукты, это необходимо для регуляции рациона.
Питание при запоре
Увеличьте потребление жидкости (вода, компот). Фрукты, овощи, соки и пюре из них (морковь, слива, свекла, чернослив). Кефир, йогурт, сливки, свежая сметана. Масло (растительное, животное). Каша (пшеничная, гречневая). Хлеб из муки второго сорта с отрубями. Мясо варенное, запеченное или на пару. Можно использовать слабительный чай, кору крушины, сенну.
Объем каловых масс увеличивают простые углеводы (вредные углеводы) поэтому их рекомендуется полностью исключить или ограничить в рационе.

Сахар Сиропы Мед Фруктовые соки Кондитерские изделия
Сложные углеводы (макароны, грибы, хлебобулочные изделия из муки второго сорта, картофель, овес, фасоль, бурый рис, ячмень, горох, пшено, чечевица, киви, гречиха, грейпфрут, зеленные яблоки, лимон, брюссельская капуста, перец, помидор, брокколи, огурец, шпинат и др.). Бананы Варенный рис Соленные блюда Сыры
Мясо на пару Рыба Яйцо Отчищенные фрукты и овощи. А также фрукты и овощи прошедшие термическую обработку. Пшеничный хлеб второго сорта
Кожура яблок и помидоров Цитрусовые Орехи Огурцы Кукуруза
Эти продукты следует употреблять с осторожностью они могут вызывать спазмы и боли в животе.
Пиво Напитки, насыщенные углекислым газом Шпинат Все виды капусты Бобовые Огурцы Чеснок, лук Корнеплоды Абрикосы Бананы Груши Грибы
Питьевой режим

Для предотвращения обезвоживания пациентам со стомой необходимо соблюдать питьевой режим. Пациентам со стомой необходимо употреблять не меньше 1 литра чистой питьевой воды в сутки, если присутствуют признаки обезвоживание, то 2 литра воды в сутки.
Жажда Сухость ротовой полости Сухость кожи губ (трещины на губах) Малое количество выделяемой мочи Головные боли Слабость Учащенное сердцебиение Мышечные спазмы
У пациентов со стомами нет специальных диет, для них идеальным вариантом является возвращение к обычному рациону, но это возможно лишь в том случае если установилось регулярное опорожнение кишечника.
Но в первые недели после формирования стомы нужно исключить из меню пациента некоторые продукты, которые через 6-8 недель можно постепенно вводить в рацион питания. При негативных реакциях организма на введение этих продуктов следует их полностью исключить из рациона.
Мясо (с приправой, кожей, колбасу, сосиски) Моллюски Орехи, семена Фрукты (на первых порах можно употреблять только в запеченном виде) Соки Сухофрукты Консервированные фрукты Чернослив, изюм Овощи (можно употреблять овощи бланшированные, на пару, варенные, запеченные) Квашенная капуста Бобовые Ягоды Отруби Кунжут Пряности Джемы Напитки, насыщенные углекислым газом
Регулярность – один из важнейших принципов, он помогает улучшить пищеварение и абсорбцию питательных веществ налаживая выработку желудочного сока в одно и то же время. Чем регулярней питается человек, тем лучше его пищеварение и более контролируемей работа стомы. Если придерживаться этого правила, то можно добиться дефекации в одно и то же время.
Осторожность – этот принцип касается продуктов, которые вы употребляете в послеоперационный период. В это время необходимо исключить или употреблять с осторожностью продукты, перечисленные ранее. Постепенность – этот принцип говорит о том, что новые продукты в рацион нужно вводить постепенно чтобы избежать негативной реакции организма.
Людям со стомой нужно вести журнал приема пищи это поможет определить какие продукты вам подходят. В журнале нужно указывать сам продукт, его количество, какую реакции он вызвал в организме (боль, вздутие, колики или же все хорошо), когда произошло испражнение после введения этого продукта и какой консистенции стул.

Также при стомах кишечника стоит отказаться от употребления алкоголя, в том числе и пива, бросить курить, исключить из рациона квас и газированные напитки.
Большое влияние на частоту испражнений и состояние пищеварительной системы оказывает рацион больного. Поэтому необходимо регулировать свое питание учитывая влияние продуктов на пищеварение.
Реабилитация пациента со стомой включает в себя лечебную гимнастику, это специальные упражнения для укрепления брюшного пресса, улучшения пищеварения и заживления послеоперационных швов. А также больному рекомендуют посещение бассейна, что оказывает благотворное влияние на весь организм.
Продолжительность жизни пациентов со стомами составляет более 35 лет. При соблюдении всех рекомендаций по питанию и гигиене люди со стомой могут вести полноценную жизнь.
Набор лекарственного средства из ампулы в шприц.
Цель:
подготовить
ЛС для введения парентеральным путём.
Стерильно:
лоток с марлевыми туфиками (ватными
шариками), пинцет, шприц, 2 иглы 70 % спирт,
ампула с ЛС, перчатки.
Нестерильно:
ножницы, пилка, ёмкости для дезинфекции
игл, шприцев, перевязочного материала
Наденьте
чистый халат, маску, вымойте руки на
гигиеническом уровне, и наденьте
стерильные перчатки.Прочтите
надпись на ампуле (наименование, доза,
срок годности).Слегка
встряхните ампулу, чтобы весь раствор
оказался в её широкой части.Обработайте
шейку ампулы ватным шариком с 70 % спиртом
от широкого к зауженному концу, не
стирая надпись на ампуле.Пилочкой
надпилите узкую часть ампулы, затем
ватным шариком, с 70 % спиртом, обработайте
шейку ампулы 2ой раз и отломите её.Наберите
в шприц необходимое количество раствора,
определив заранее цену деления на
цилиндре.Снимите
иглу, которой набирали раствор рукой
за канюлю.Пинцетом
наденьте на подыгольный конус 2ую иглу
для инъекции.Шприц
установите вертикально иглой вверх и
осторожно удалите из него воздух,
придерживайте канюлю иглы указательным
пальцем.Положите
шприц на стерильный лоток в горизонтальном
положении, прикройте лоток.
Примечание.Запрещается
возвращать раствор из шприца в ампулу
(флакон); хранить открытые ампулы (дольше
1 ч)
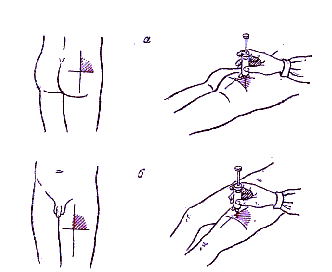
Обработка калового свища (колостомы).

Цель:
предупредить мацерацию кожных покровов
вокруг свища
Показания:
уход за колостомой после операции.
Стерильно: лоток
с перевязочным материалом, 2 пинцета,
ножницы, шпатель, перчатки, вазелиновое
масло, 0,02% раствор фурацилина, адгезивная
мазь (например паста Лассара).
Нестерильно: бинт,
ёмкость с мыльным раствором в количестве
1-1,5 л., клеёнка, таз, ёмкость для сброса
отработанного материала, кушетка.
Проинформировать
пациента о предстоящей манипуляции и
ходе ее выполнения, уточнить
у пациента понимание цели её
проведения.Получить
от пациента согласие на проведение
манипуляции.Положить
под бок пациента со стороны стомы
клеёнку, свисающую с постели в таз.Вымыть
руки на гигиеническом уровне и надеть
стерильные перчатки.Обмыть кожу около
стомы, испачканную фекалиями, используя
пинцет, марлевые туфики или салфетки
и мыльный раствор.Высушить сухими
салфетками.Сбросить пинцет.
Другим пинцетом
обработать кожу вокруг стомы 0,02%
раствором фурацилина и высушить кожу.Нанести стерильным
шпателем на стерильные салфетки густой
слой подогретой пасты Лассара и наложить
их на кожу вокруг калового свища.Пропитать большую
салфетку стерильным вазелиновым маслом
и наложить на выступающую слизистую
оболочку стомы.Зафиксировать
сверху большой салфеткой, сложенной
многослойно и укрепить повязку бинтом.Убрать клеёнку
из-под пациента и таз, обработать.Поместить
отработанный перевязочный материал и
инструменты в ёмкость с дез. раствором.Снять
перчатки, поместить вёмкость
с дезинфицирующим раствором.Вымыть
руки, осушить.
Примечание.
Через 2-3 недели после наложения стомы,
после заживления послеоперационной
раны, можно использовать калоприёмник.

Постановка
газоотводной трубки в колостому.
Цель:оказание
помощи пациенту с колостомой при
метеоризме.
Показание:
метеоризм.
Стерильно: лоток
с перевязочным материалом, пинцет,
газоотводная трубка, вазелиновое масло,
2 пары перчаток.
Нестерильно: бинт,
клеёнка, пелёнка, ёмкость с дез.
раствором, кушетка.
Всё необходимое
для ухода за колостомой.
Объяснить ход
проведения манипуляции, получить
согласие.Уложить
пациента на спину.Положить
под бок пациента со стороны стомы
клеёнку, свисающую с постели в таз.Вымыть
руки на гигиеническом уровне и надеть
стерильные перчатки.Смазать
указательный палец правой руки
вазелиновым маслом и ввести в свищ, для
определения направления вышележащего
отдела кишечника.Сменить перчатки.
Полить закруглённый
конец газоотводной трубки вазелиновым
маслом на длину 20 см.Ввести осторожно
газоотводную трубку в колостому на
длину 20 см.Обвязать оставшийся
конец газоотводной трубки бинтом и
зафиксировать вокруг бёдер пациента.Завернуть свободный
конец газоотводной трубки в клеёнку и
в пелёнку.Извлечь осторожно
газоотводную трубку из колостомы через
1 час.Обработать колостому
и наложить повязку (калоприёмник).Убрать клеёнку из
под пациента и таз, обработать.Поместить
отработанный перевязочный материал и
инструменты в ёмкость с дез. раствором.Снять
перчатки, поместить вёмкость
с дезинфицирующим раствором.Вымыть
руки, осушить.

