- Правильное лечебное питание при сахарном диабете 2-го типа
- Понедельник:
- Вторник:
- Среда:
- Четверг:
- Пятница:
- Суббота:
- Воскресенье:
- Какие правила питания следует соблюдать?
- Рекомендации по питанию при железодефицитной анемии у взрослых
- Советы для беременных
- Какие белковые продукты можно есть при сахарном диабете
- Вот сколько калорий в таких молочных продуктах, как йогурты (на стаканчик125 г):
- Сметана различной жирности, 1 столовая ложка (20 г), в сравнении с чайными ложками сливочного масла:
- Лечебное применение бальнеотерапии, показания и противопоказания бальнеотерапевтических процедур
- Завтрак
- Полдник
- Меню 1
- Меню 2
- Меню 3
- Советы для пожилых людей
- Чем кормить ребенка?
- Углеводы при сахарном диабете 2-го типа
- Диета для больных сахарным диабетом: витамины, макро- и микроэлементы
Правильное лечебное питание при сахарном диабете 2-го типа
Необходимо помнить, что источником поступления в человеческий организм витамина В12 являются только продукты животного происхождения. Правильное питание при анемии должно включать мясо и субпродукты, рыбу и морепродукты, яйца, сыр, молоко.
Особенно богаты этим витамином говяжья и телячья печень, почки, яичные желтки, нежирное сухое молоко, сардины, лосось, сельдь, устрицы, крабы.
Несколько меньше витамина В12, рекомендованного для лечебной диеты при анемии, содержится в говядине, свинине, курятине, морепродуктах, кисломолочных продуктах и твердых сортах сыра.
В небольших количествах он присутствует также в дрожжах, жидком молоке, мягком домашнем сыре и некоторых растениях: сое, хмеле, шпинате, зеленом листовом салате, морской капусте.
Несбалансированное питание, увлечение вегетарианством, особенно в подростковом возрасте или при интенсивных физических и психоэмоциональных нагрузках, — все это неизбежно ведет к развитию анемии. Следует также помнить о климате, в котором вы живете. Так, во время суровых морозных зим организму требуется дополнительное количество энергии.
Ниже представлено примерное меню диеты при анемии, рассчитанное на семь дней.
Понедельник:
- Первый завтрак: чай с молоком, филейная колбаса, творог со сметаной, салат с редиской и сладким перцем, масло, хлеб.
- Второй завтрак: фруктовый сок, сдоба.
- Обед: мясной бульон с лапшой; бифштекс, жаренный с луком; жареный картофель; цветная капуста; салат из свежих помидоров; клубничный крем; свежевыжатый фруктовый или овощной сок, хлеб.
- Полдник: сливки, печенье.
- Ужин: омлет из одного яйца с зеленым горошком, хлеб, масло, чай.
- Перед сном: яблоко.
Вторник:
- Первый завтрак: кофе со сливками, яичница-глазунья, салат из сладкого перца, хлеб, масло.
- Второй завтрак: рубленая сельдь, хлеб, масло, чай.
- Обед: свекольник; слоеные пирожки; жареная телячья печенка; гречневая каша; зеленый салат с редиской и сметаной; груши в сладком соусе; свежевыжатый фруктовый или овощной сок; хлеб.
- Полдник: напиток из цикория, печенье.
- Ужин: овощной салат с майонезом, постная ветчина, хлеб, чай.
- Перед сном: простокваша.
Среда:
- Первый завтрак: манная каша на молоке, масло, голландский сыр, кофе со сливками, хлеб.
- Второй завтрак: сельдь, огурцы, хлеб, чай с печеньем.
- Обед: мясной борщ; нежирное вареное мясо; жареный картофель; салат из сырой цветной капусты; взбитые сливки с вишневым вареньем; свежевыжатый фруктовый или овощной сок; хлеб.
- Полдник: какао, сдоба.
- Ужин: блинчики с творогом и фруктовым кремом, свежевыжатый фруктовый или овощной сок.
- Перед сном: гранат.
Четверг:
- Первый завтрак: яйцо всмятку, нежирная ветчина, кофе со сливками, масло, бисквит из гематогена, хлеб.
- Второй завтрак: гречневая каша с маслом, овощи (тертая морковь, квашеная капуста, редис, зеленый лук, помидоры, зеленый листовой салат, шпинат, редька, цветная капуста), компот из сухофруктов.
- Обед: суп-пюре из зеленого горошка; бифштекс; тушеные овощи или овощной салат; свежие фрукты; свежевыжатый фруктовый или овощной сок; хлеб.
- Ужин: грибные котлеты, свежевыжатый фруктовый или ягодный сок, хлеб.
- Перед сном: отвар шиповника.
Пятница:
- Первый завтрак: творог со сметаной, лапшевник с гематогеном, масло, чай с молоком, хлеб.
- Второй завтрак: пудинг из рыбы с яично-масляным соусом, фрукты или свежевыжатый сок, хлеб.
- Обед: суп-рассольник с печенью, говядина с кабачками, ягодное желе, фрукты, свежевыжатый фруктовый или овощной сок, хлеб.
- Ужин: судак в тесте, фруктовый кисель, хлеб.
- Перед сном: отвар из шиповника или дрожжевой напиток.
Суббота:
- Первый завтрак: шницель в сдобных сухарях, овощной салат, хлеб, фрукты или свежевыжатый сок.
- Второй завтрак: яичница с жареным картофелем, салат из овощей, бисквит из гематогена, фрукты, кофе со сливками, хлеб.
- Обед: борщ на мясном бульоне со сметаной; жаркое из мяса; отварной картофель; пирожное; свежевыжатый морковный сок, фрукты.
- Ужин: оладьи манные с медом или вареньем, молоко.
- Перед сном: простокваша.
Воскресенье:
- Первый завтрак: паштет из печенки или сельди с картофелем, хлеб, масло, сыр, салат из овощей, кофе со сливками, фрукты.
- Второй завтрак: яйцо всмятку, кефир, хлеб.
- Обед: овощной суп со сметаной; салат из свежих помидоров; плов из баранины с фруктами; свежевыжатый фруктовый или овощной сок; хлеб.
- Ужин: отварная курица, сырники с малиновым желе, молоко.
- Перед сном: настой шиповника.
Соблюдение диеты при сахарном диабете 2 типа играет важную, а на отдельных этапах заболевания доминирующую роль в достижении стойкой компенсации метаболических нарушений, снижении риска развития сосудистых осложнений и улучшении качества жизни больных.
Диетотерапия — эффективный, постоянно действующий метод лечения, фактически беззатратный, позволяющий существенно уменьшить потребность в фармакологических препаратах, прежде всего гипогликемических.
Анализ лечебных мероприятий при СД II типа свидетельствует о недостаточном использовании метода диетотерапии в лечебной практике. Клинические наблюдения показывают, что только 7 % больных постоянно соблюдают рекомендуемую диету при сахарном диабете 2 типа, а питание основной массы больных является избыточно калорийным с высоким потреблением животного жира и холестеринсодержащих продуктов, дефицитом пищевых волокон (ПВ), ряда витаминов и микроэлементов.
Особенности питания при сахарном диабете 2 типа обеспечивают:
- снижение и поддержание необходимого уровня базальной и послепищевой гликемии, снижение или устранение глюкозурии, нормализацию гликированного гемоглобина HbA1C;
- достижение оптимального уровня липидных показателей крови: общего холестерина, холестерина липопротеинов низкой, очень низкой и высокой плотности (ЛПНП, ЛПОНП, ЛПВП), триглицеридов (ТГ);
- предупреждение острых метаболических нарушений (гипогликемии, лакто- и кетоацидоза);
- профилактику и лечение поздних осложнений (макроангиопатий, ретинопатии, нефропатии и др.);
- правильное питание при сахарном диабете 2 типа обеспечивает коррекцию избыточной массы тела;
- лечение и профилактику сопутствующих заболеваний (сердечно-сосудистых, органов пищеварения и др.);
- сбалансированная диета при сахарном диабете второго типа улучшает качество жизни больных.
Достижение компенсации метаболических нарушений является главной целью лечебных мероприятий при СД. От того, какого питания при сахарном диабете 2 типа придерживается больной, будет зависеть скорость его выздоровления.
В дерматологической и косметологической практике методы грязелечения используются при псориазе с инфильтративными ограниченными очагами, псориазе, очаговом и диффузном нейродермите, хронической экземе, ограниченных очагах склеродермии и гипертрофических формах красного плоского лишая, остаточных явлениях после ожогов и отморожений (рубцы, трофические язвы и др.), расстройстве трофики тканей, себорее, акне, выпадении волос, некоторых заболеваниях ногтей и других заболеваниях.
Одновременно с общими грязевыми аппликациями нецелесообразно принимать другие бальнеологические процедуры (рапные, минеральные, газово-углекислые, сероводородные, кислородные, азотные), радиоактивные и лекарственные (шалфейные, хвойные, йодобромные и др.) ванны и души, горячевоздушные световые ванны, общую диатермию, общие солнечные ванны, электропроцедуры, в частности УВЧ, и некоторые другие, о чем пациентов извещает врач.
Процедуры с лечебными грязями можно совмещать с гальванизацией, электрофорезом лекарственных препаратов, стат-душем, местным ультрафиолетовым облучением (УФО), местной солнечной ванной, ультразвуком и др. — на усмотрение врача. Эти процедуры рекомендуется принимать не ранее чем через 3-4 часа после приема лечебной грязи.
Вместо грязевых аппликаций могут быть использованы электрогрязевые процедуры — гальваногрязи и диатермоиндуктогрязи. Их назначения целесообразны не только в условиях санаторно-курортного лечения, но и в некурортной обстановке.
Воздушные ванны применяют до отпуска грязевой процедуры. Массаж, лечебную физкультуру, различные виды электростимуляции нервно-мышечного аппарата, кислородолечение (оксигенотерапию) — непосредственно после грязевой процедуры. В день грязелечения можно применять различные виды ингаляций.

В дни, свободные от общих грязевых процедур, больные могут получать все виды бальнеолечения (кроме Холодовых нагрузок), электрофизиотерапии и другие виды лечения, применяемые в курортных и внекурортных условиях.
Выделяют следующие показания для лечебного использования соленых вод: заболевания сердечно-сосудистой и нервной систем, опорно-двигательного аппарата, некоторые кожные заболевания (псориаз, нейродермит, алопеция, фурункулез, угревая сыпь).
Вызванное лечебными солевыми ваннами усиленное питание кожи кровью благотворно сказывается на обмене веществ, помогает при диатезе, угревых сыпях, нейродермите, псориазе и других заболеваниях кожи. Лечение солевыми ваннами оказывает сильное очистительное действие на организм.
Солевые аппликации применяются на пораженную область при заболеваниях кожи, ушибах, язвах, фурункулах, угревой сыпи, выпадении волос.
Концентрация солей на 1 литр — 30-45 г (2-3 столовые ложки), продолжительность — от 20 до 30 минут, начальная температура раствора — приблизительно 50 °С.
Ткань, сложенную в четыре слоя, смачивают в растворе, умеренно отжимают и накладывают на кожу. Температура при наложении естественно выравнивается до 37- 39 °С. Поверх ткани кладут медицинскую клеенку или целлофан и место аппликации дополнительно утепляют. Через 25-30 минут принимают теплый душ или проводят теплое влажное обтирание. Последующий отдых в тепле должен продолжаться не менее часа.
При ушибах, растяжениях, трофических язвах рекомендуются примочки солевым раствором комнатной температуры в течение 10-15 минут.
При солевом обтирании концентрация допускается от 30 до 6о г, температура — 36… 39°С, воздействие на кожу — не менее 5-10 минут. Рекомендуется последующий теплый душ.

Минеральные воды помимо внутреннего применения широко используются и для бальнеологического лечения. Их действие при наружном применении обусловлено химическим, термическим и механическим факторами. При назначении бальнеотерапии учитываются показания и противопоказания к такому виду лечения с учетом особенности течения каждого конкретного заболевания.
Химический фактор — основной, он более всего среди других характеризует лечебное действие минеральных вод.
Какие правила питания следует соблюдать?
Даже самые лучшие и дорогие продукты питания окажутся неэффективными, если не соблюдать требования к диете.
- Питание при анемии выбирается не самостоятельно, а назначается врачом в зависимости от формы заболевания.
- О том, какие продукты полезны, а какие вредны, можно узнать у врача-диетолога. Специалисты имеются в крупных стационарах и частных клиниках.
- Если болезнь имеет аллергический механизм происхождения, то следует исключить все острые приправы, жареные и копченые блюда.
- При одновременном поражении желудка и кишечника необходимо соблюдать правила приготовления пищи на пару, в вареном и запеченном виде, а блюда нужно есть в теплом виде. Горячая и холодная температура влияет на выделение желудочного сока и ферментов.
- При правильном питании дневной рацион должен содержать достаточное количество калорий (2500–3000 ккал для взрослого человека), не рекомендуются при анемии подвергать себя риску и испытывать разные диеты для похудения, продолжать вегетарианство.
- Питаться придется не менее 5–6 раз в день, поэтому потребуется соответствующая организация рабочего дня и режима.
- Предлагаемое меню и перечень продуктов можно использовать не только для лечения, но и в профилактических целях.
Рекомендации по питанию при железодефицитной анемии у взрослых
Хотя заболевание встречается реже по сравнению с детьми, но при анемии у взрослых патология протекает сложнее, и на лечение уходит больше времени. В основном к такому состоянию приводят тяжёлые физические нагрузки, сильная утомляемость на работе вместе с отсутствием нормального, разнообразного и сбалансированного питания.
Для них питание при анемии основано на повышении количества потребляемого белка, необходимых микроэлементов и витаминов. Что нужно есть и в каком количестве, скажет лечащий врач. Для взрослых рекомендуется соблюдение такой суточной схемы:
- не более 120 граммов белка в течение дня;
- максимум 40 грамм жира в сутки;
- до 450 грамм углеводов, потребляемых за день;
- средний показатель калорийности составляет от 2,5 до 3 тысяч ккал.
Для получения всего необходимого еда взрослого человека с малокровием должна включать фрукты и овощи. Упор делается на:
- капусту;
- картофель;
- баклажаны;
- тыкву;
- кабачки;
- чеснок;
- лук;
- цитрусовые;
- яблоки;
- кукурузу;
- крыжовник;
- клюкву;
- чернику;
- дыню и пр.
Этот список условный. В него включены продукты, богатые на железо и его соединения. Но у каждого взрослого могут иметься свои индивидуальные противопоказания, аллергия и непереносимость.
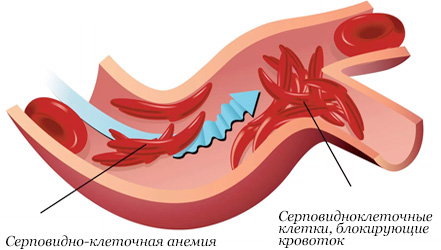
При недостатке железа в организме в меньшем количестве образуется гемоглобин, необходимый для переноса кислорода. В результате этого человек входит в состояние кислородного голодания, наступают патологические изменения во всех органах и тканях, ведь кислород является основой для всех обменных процессов. Возникают жалобы в виде слабости, снижения работоспособности, головокружения, головной боли или учащения пульса.
Именно благодаря молекуле железа гемоглобин способен присоединить и перенести кислород. Нехватку железа можно восполнить приемом лекарственных средств, а также с пищей. Продукты, содержащие железо, уберегут от анемии. Но нужно помнить, что железо из пищи усваивается только на 20%, к тому же существуют несколько условий для эффективного его усваивания.
- В рационе должно быть достаточное количество животного белка (до 150 грамм в сутки). Он необходим для построения гема – белковой части гемоглобина. Предпочтение отдается говядине, телятине, так как кроме белков она содержит готовый гем животных. Такие продукты как печень не содержат гема, поэтому железо из них поступает не в чистом виде, а в составе сложных веществ (ферритина, гемосидерина).
- Животные жиры, наоборот, должны быть ограничены (не более 80 грамм в сутки). Липиды затрудняют кроветворение (процесс образования клеток крови) и нарушают работу печени – одного из главных органов кроветворной системы. Кроме этого, жиры засоряют сосуды и препятствуют поступлению кислорода из крови в ткани.
- Углеводы в виде каш, фруктов и меда не ограничиваются.
- Витамины и растительная клетчатка, содержащаяся в овощах и фруктах, должны употребляться ежедневно в неограниченных количествах. Клетчатка поможет нормальному функционированию кишечника и очищению его от шлаков. Это, в свою очередь, улучшит всасывание полезных веществ из пищи в кишечнике.

Продукты, содержащие повышенное количество железа:
- мясо и мясные продукты (говяжий язык, телятина, кролик индюшатина);
- белые грибы содержат больше железа, чем мясо;
- крупы (гречневая и овсяная);
- овощи (бобовые, зеленая фасоль, морковь, свекла, зелень). Особенно полезны свежевыжатые соки;
- фрукты и ягоды (яблоки, земляника, черника, чернослив, абрикосы);
- какао, шоколад, мед.
Как уже было сказано, для усваивания железа необходимо несколько условий. В первую очередь, это некоторые микроэлементы и витамины:
- кобальт (содержится в бобовых, печени и почках животных, молоке и молочных продуктах, черной смородине, малине, крыжовнике, вишне, груше и свекле);
- медь (ее источником являются крупы, арбузы, грибы и хрен);
- цинком богаты дрожжи, легкие животных, твердые сыры, яйца;
- марганцем насытит организм любая зелень (петрушка, укроп, щавель, шпинат), а также овощи (тыква, свекла) и ягоды (малина, черная смородина);
- витамин С (аскорбиновая кислота) содержится в черной смородине, капусте, лимоне.
Конечно, есть медикаментозные препараты, содержащие комплекс витаминов и микроэлементов, но к ним лучше прибегать, когда нет возможности употребления натуральных продуктов, например, в зимнее время.
При железодефицитной анемии в пищевом составе рациона взрослых пациентов должно содержаться не менее 120 г белка, 40 г жира, 450 г углеводов.
В рационе взрослого человека обязательно должны присутствовать блюда из капусты, баклажанов, кабачков, тыквы и дыни. Необходимо употреблять лук, чеснок и свежую зелень круглый год.
Фрукты и ягоды содержат повышенную концентрацию витамина С. Лучше их есть свежими или в виде приготовленного отжатого сока, поскольку в варенье и других домашних заготовках чаще остается только вкус, но исчезают целебные свойства.
Наиболее полезными считаются яблоки, цитрусовые, такие ягоды как калина, шиповник, земляника, черная смородина, крыжовник, черника.
Составляя рацион питания при анемии, нужно обязательно следовать нижеизложенным правилам:
- Введите в диету при анемии достаточное количество (до 130-150 г) полноценных белков, способствующих синтезу гемоглобина и эритроцитов. Они должны быть преимущественно животного происхождения (говядина, телятина).
- Умеренно ограничьте (до 70-80 г в сутки) потребление жиров. Наиболее предпочтительны легкоусвояемые жиры, которые содержатся в молочных продуктах, а также в подсолнечном, оливковом и других растительных маслах.
- Количество углеводов в диете при железодефицитной анемии должно соответствовать физиологической норме (400-500 г в сутки). Они содержатся в различных крупах, сахаре, меде, овощах, фруктах и ягодах.
- Ежедневно добавляйте в рацион питания при железодефицитной анемии блюда из дрожжей. Можно изготовить напиток, залив 50-100 г дрожжей небольшим количеством воды.
- Съедайте через день примерно по 100 г печени.
- Не забывайте, что организм остро нуждается в витаминах, особенно группы В (дрожжи, мясо, рыба, творог, пшеничные и рисовые отруби, яичный желток). Также диета при анемии у взрослых должна быть насыщена аскорбиновой кислотой — витамином С (им изобилуют цитрусовые и ягоды: клюква, черная смородина и др.).
- Не допускайте дефицита микроэлементов, участвующих в кроветворении: железо, кобальт, марганец, цинк поступают в организм с печенью, легкими, мясом, яйцами, икрой, дрожжами, гематогеном, пшеничной мукой, овсяной и гречневой крупами, овощами, фруктами, грибами.
- Кулинарная обработка пищи при анемии допускается любая.
Советы для беременных
Судя по названию болезни, пациенту необходима коррекции железа в крови. Нужно учитывать взаимодействие железосодержащих продуктов с другими составляющими. Известно, что витамин С усиливает всасываемость железа через кишечную стенку, а жиры и кальций снижают процесс.
Поэтому молочные продукты следует употреблять реже и не смешивать их с основным питанием. Напитки с кофеином и содержащие спирт, включая пиво, придется совершенно исключить из рациона, поскольку они тоже противодействуют усвоению железа.
Не все согласны с пользой красного виноградного вина, но нужно считаться с его доказанными антиоксидантными свойствами. Диетологи допускают употребление в день не более 100 мл.
Любые соки рекомендуется принимать только в свежеотжатом виде. Но свекольный сок не подходит под это правило. До употребления его необходимо настаивать не менее двух часов в холодильнике. Его суточная доза — полстакана, ее следует разделить на 3 приема, пить маленькими глотками. Можно смешивать с соками моркови и редьки. Считается активатором образования эритроцитов в костном мозге. Курс лечения — не менее месяца.

Сок из граната рекомендовано принимать не чистым, а в смеси с морковным или тыквенным
В составе гранатового сока много витаминов, микроэлементов, что полезно при малокровии. Из 100 г зерен граната получается 60 мл сока. В день рекомендовано не более полстакана. Из-за высокой кислотности сок противопоказан людям с заболеваниями желудка.
Во время беременности малокровие чаще всего связано с дефицитом железа и витаминов (В12 и фолиевой кислоты). Материнский организм отдает все необходимое плоду, поэтому нуждается в дополнительном восполнении железа из продуктов питания.

Запас аскорбиновой кислоты пополнится за счет свежих фруктов (клюква, смородина), цитрусовых, яблок
Обязательным составляющими рациона должны стать нежирное мясо и рыба. Особенно рекомендуются блюда из печени, яйца, гречка в любом виде.
Питание при анемии у женщин, которые находятся в положении, будет отличаться. Среди беременных малокровие считается довольно распространённым нарушением, которое способно негативно влиять на рост и развитие плода. Это потенциально высокая угроза для ребёнка.

Диета при анемии является частью комплексной терапии, рекомендованной для беременных при выявлении этого заболевания. Кроме правильно подобранных продуктов, в состав терапии входит приём лекарственных препаратов и витаминов.
Развитие малокровия объясняется несколькими причинами:
- растёт потребность организма в питательных веществах из-за развития плода;
- организм мамы является единственным источником питания для малыша;
- объём циркулирующей крови увеличивается, из-за чего растёт и количество клеток крови.
Не зря существует фраза, что беременные питаются за двоих. Это так, потому прежнего количества пищи уже недостаточно для нормального функционирования женского организма и растущего внутри него плода.
Диета беременной основывается на:
- нежирном мясе;
- рыбе;
- печени;
- гречке;
- овощах;
- ягодах;
- капусте;
- клюкве;
- цитрусовых;
- смородине.
Будьте осторожными с каждым из продуктов, поскольку многие из них выступают потенциальными аллергенами. Прежде чем есть цитрусовые, некоторые овощи, ягоды и рыбу, проконсультируйтесь со своим врачом. Он даст рекомендации по подбору наиболее полезной и безопасной для малыша пищи.
Если малокровие обусловлено дефицитом витаминов группы В, тогда придётся отказаться от молока, яиц и всего мясного.
Какие белковые продукты можно есть при сахарном диабете
- 1 мясо, сливки, масло – содержат аминокислоты, белки;
- 2 свекла, морковь, фасоль, горох, чечевица, кукуруза,
помидоры, рыба, печень, овсяная каша, абрикосы, пивные и пекарские
дрожжи – содержат необходимые для процесса кроветворения микроэлементы; - 3 зеленые овощи, салаты и зелень, зерновые завтраки
– содержит достаточное количество фолиевой кислоты; - 4 вода из минеральных источников с слабоминерализованным
железосульфатно-гидрокарбонатномагниевым составом вод, что способствует
всасыванию железа в ионизированной форме организмом (например:
минеральные источники г. Ужгорода); - 5 дополнительно обогащенные железом пищевые продукты
(кондитерские изделия, хлеб, детское питание и т. д.); - 6 мед – способствует усвояемости железа;
- 7 сок сливы – содержит
до 3 мг железа в одном стакане.
Кроме этого, рекомендуется употребление земляники,
малины, винограда, бананов, орехов, лука, чеснока, сока яблок, ананаса,
айвы, абрикоса, вишни, калины, березы. Кабачки,
патиссоны, салат, помидоры, сок с них в соединении с соком моркови,
картошки содержит
необходимые для лечения анемии элементы.
К блюдам,содержащим
витамин С,
и способствующим усвояемости организмом железа относят: картофель
с мясом, спагетти в томатном соусе с мясом, белое мясо курицы с
помидорами, брокколи, сладким перцем, каши с пищевыми добавками
железа и свежими фруктами и изюмом.
Для профилактики и лечения анемии также полезны прогулки в парках,
хвойных лесах, занятия физкультурой, путешествия в горы, оптимизация
умственного и физического труда.
Средства народной медицины при лечении анемии: настой крапивы двухдомной (дважды в день по 0,5 стакана), череды
трехраздельной, настой плодов и листьев земляники лесной (один стакан
настоя в день), плодов шиповника
(полстакана трижды в день), листьев шпината
огородного, медуницы лекарственной, одуванчика.
Для остановки кровотечений используют такие рецепты из
лекарственных трав:
- настой пастушьей
сумки (полстакана трижды в день); - отвар корневищ
кровохлебки
(одна столовая ложка трижды в день); - отвар хвоща
полевого (одна столовая ложка трижды в день); - настой листьев
барбариса амурского (в течении двух-трех недель по 30 капель трижды
в день) – для остановки анатомических маточных кровотечений; - настой водяного
перца (одна столовая ложка 2–4 раза в день) — способствует остановке
маточного и геморроидального кровотечений.
При анемии у взрослых стоит свести к минимуму употребление продуктов, замедляющих всасывание железа:
- молока, молочных и других продуктов, богатых кальцием – кальций затормаживает усвоение железа;
- черного чая, кофе и других напитков, содержащих кофеин;
- свинины, жирных колбасных изделий, сала, маргарина и других тяжелых жиров.
Правильное питание при железном дефиците предполагает обязательное включение в диету продуктов, ускоряющих всасывание железа. К ним относятся овощи и фрукты, богатые аскорбиновой кислотой: цитрусовые, киви, кисло-сладкие ягоды (особенно черная смородина), сладкий перец, пекарские и пивные дрожжи, бобовые.
Чем питаться при анемии, чтобы восполнить дефицит необходимых витаминов? Какие продукты при анемии есть можно, а какие – не рекомендуется?

Необходимые продукты питания при анемии у детей и взрослых:
- черный и белый хлеб;
- нежирное мясо, нежирная рыба, печень и другие субпродукты;
- творог;
- гречневая крупа;
- яйца;
- грибы;
- овощи и фрукты (особенно цитрусовые, гранаты и гранатовый сок);
- сливочное и растительное масло;
- шиповник, черная смородина, клюква и другие ягоды;
- дрожжи.
Какие продукты при анемии есть нельзя или можно, но в ограниченных количествах:
- чай;
- пшеничную муку;
- пшено, овсяную крупу;
- сгущенное молоко;
- сыр;
- щавель, ревень;
- какао, шоколад;
- крепкий алкоголь.
В настоящее время рекомендуемое содержание белка в диете больных СД составляет 15-20 % от общей калорийности рациона, что соответствует 1-1,1 г белка на 1 кг нормальной массы тела. Соотношение животного и растительного белка при этом должно быть равным. При увеличении количества белка в диете соотношение животного и растительного белка уменьшается с 1:1 до 1:2.
В ряде исследований показано, что применение высокобелковых диет с содержанием белка более 20 % от общей калорийности сопровождается снижением уровня глюкозы и инсулина, уменьшением аппетита и увеличением чувства насыщения у больных СД II типа. Низкобелковые диеты применяются у больных сахарным диабетом II типа с развитием диабетической нефропатии.
Согласно существующим рекомендациям содержание белка в диете больных диабетом на стадии микроальбуминурии соответствует 12-15 % от общей калорийности рациона, что составляет не более 1 г белка на кг массы тела (МТ). На стадии выраженной протеинурии содержание белка в диете ограничивается до 0,7-0,8 г/кг МТ, на стадии хронической почечной недостаточности (ХПН) — до 0,6 г/кг МТ. На терминальной стадии ХПН обеспечивается содержание белка в диете, составляющее 1,2—1,5 г/кг МТ: 1-1,2 г белка/кг МТ при гемодиализе и 1-1,5 г белка/кг МТ при перитонеальном диализе.
Эффективность низкобелковой диеты доказана в многочисленных исследованиях, показавших уменьшение протеинурии и замедление прогрессирования поражения почек у больных СД с диабетической нефропатией. Имеются данные, что модификация качественного состава белка диеты позволяет воздействовать на факторы риска сосудистых осложнений при СД II типа.
Так, замена двух третьих общего белка в рационе больных сахарным диабетом II типа соевым белком (60 г в сутки) сопровождается снижением уровня базальной гипергликемии и гипертриглицеридемии. В многочисленных экспериментальных исследованиях получены убедительные данные о гипохолестеринемическом и антиатерогенном действии соевого белка.
Предпочтительными белковыми продуктами питания при сахарном диабете 2 типа являются мясо, рыба, молочные продукты, яйца (яичный белок), крупы (гречневая, овсяная, перловая), зерновые (с включением молочного и соевого белка), бобовые (чечевица, фасоль, горох, соевые продукты).
Известно, что на уровень послепищевой гликемии и инсулинемии влияет не только количество потребляемых углеводов, но и их качественный состав, в том числе содержание амилозы и амилопектина в крахмале, количество моно- и дисахаридов, степень желатинизации крахмала в процессе приготовления пищи и ряд других факторов.

В 80-х гг. прошлого столетия для оценки послепищевой гликемии в клиническую практику введен такой показатель, как гликемический индекс (ГИ) продукта, позволяющий провести сравнение площадей под гликемическими кривыми после потребления пищевого продукта, содержащего 50 г углеводов, и после стандартной нагрузки с эквивалентным содержанием углеводов.
Во многих публикациях отмечено, что диеты с низким ГИ способствуют улучшению показателей гликемического контроля, снижению атерогенных липопротеинов и ингибитора активатора плазминогена, а также редукции массы тела у больных СД II типа.
В настоящее время с целью повышения эффективности диетотерапии больных СД рекомендуется целенаправленное снижение ГИ диеты преимущественно за счет использования углеводсодержащих продуктов с низким ГИ. Целенаправленное снижение ГИ диеты позволяет не только повысить эффективность диетотерапии в коррекции послепищевой и базальной гипергликемии, но и оптимизировать ее химическую структуру за счет снижения в диете количества жира, увеличения содержания ПВ, особенно растворимых, и уменьшения калорийности рациона, что способствует лучшей компенсации метаболических нарушений.
Наиболее низкие значения ГИ определены для ржаного хлеба, новых сортов диетического хлеба из композитных мучных смесей с добавлением ячменной муки, с включением ячменных отрубей, свекловичного жома и чесночного порошка, гречневой и перловой (ячневой) крупы. Все виды бобовых, большинство овощей (кроме картофеля) и фруктов (кроме манго и бананов), молочные продукты, напитки с мякотью (нектары), содержащие растворимые ПВ (пектин), безалкогольные напитки, не содержащие сахар, имеют низкий ГИ.
Производители предлагают сейчас самые разнообразные молочные продукты. Читайте внимательно этикетки, поскольку очень часто добавление определенных ингредиентов (крахмалов, сахара, фруктовых наполнителей и т. д.) значительно увеличивает калорийность даже обезжиренных молочных продуктов.
Сравним, например, калорийность популярных низкожирных йогуртов и йогуртов стандартной жирности. Одни из них — натуральные, содержат только молоко и молочнокислую закваску, в другие добавлены фруктовые наполнители.
Вот сколько калорий в таких молочных продуктах, как йогурты (на стаканчик125 г):
- 1,5% жирности, натуральный 86 ккал
- 1,5% жирности, фруктовый 135 ккал
- 3,2% жирности, натуральный 102 ккал
- 3,2% жирности, фруктовый 151 ккал
Сметана различной жирности, 1 столовая ложка (20 г), в сравнении с чайными ложками сливочного масла:
- 10%-24 ккал
- 20%-41 ккал
- 30%-59 ккал

Творог — полезный продукт. Но большое значение для похудения имеет его жирность.
Вот сколько понадобится времени для сжигания калорий после потребления половины пачки творога (100 г):
- Обезжиренный (0,1%) 100 ккал — 30 минут езды на велосипеде;
- 9% жирности 169 ккал — 50 минут езды на велосипеде;
- 18% жирности 236 ккал— 1 час2 0минут езды на велосипеде.
Лечебное применение бальнеотерапии, показания и противопоказания бальнеотерапевтических процедур
При подборе продуктового набора для лечения железодефицитной анемии следует учитывать не только содержание большого количества железа, но и элементов, способствующих его усвоению. Поскольку гемоглобин является железосодержащим белком, отвечающим за поставку во все органы кислорода, лечебный стол при дефиците железа должен включать полноценную пищу, богатую белком, железом и витаминами. Важна также и биологическая доступность железосодержащих соединений, содержащихся в тех или иных продуктах.
- Хлеб (черный и белый) – по 200 грамм;
- Растительные масла – 25-30 грамм;
- Сливочное масло – 35-40 грамм;
- Сахар – 50 грамм;
- Дрожжи – до 100 грамм.
Завтрак
Для завтрака можно выбрать любую пару блюд:
- паровую мясную котлету;
- тушеную печень;
- отварную рыбу;
- тушеное мясо;
- яйца «в мешочек»;
- сыр твердый;
- овощное пюре;
- крупяную кашу;
- пудинг;
- фруктово-ягодный сок или отвар ягод шиповника.
- овощного рагу;
- отварной рыбы;
- вареного картофеля с маслом.
Предпочтение в выборе первых блюд:
- Борщу или щам;
- Ухе;
- Овощному супу;
- Мясному или куриному бульону с фрикадельками.

Мясо в любом виде (тушеное, запеченное или отварное);
Овощные, рыбные или мясные котлеты;
Тушеные почки или печень.
Обязательно – фрукты, сок или фруктовый салат.
Полдник
Сырники с компотом или киселем, фруктовое желе с гематогеном.

Ужин (любая пара блюд)
- Мясо в любом виде;
- Сыр;
- Рагу из овощей;
- Омлет с наполнителями (овощными, мясными);
- Пудинг.
Примерно за час до сна полезно выпить стакан кефира, ряженки или другого кисломолочного напитка.
Правильное питание, достаточное пребывание на свежем воздухе (повышающее аппетит и насыщающее организм кислородом) и прием лекарственных препаратов, назначенных лечащим врачом, станут залогом успешного лечения анемии, характеризующейся постоянной сонливостью и вялостью, сухостью и бледностью кожи, ломкостью ногтей и даже иногда одышкой при незначительных физических нагрузках.
Питание при железодефицитной анемии должно быть направлено на сбалансированный прием требующихся организму витаминов, микроэлементов и веществ:
- увеличение суточной нормы употребляемых белков, необходимо для оптимального всасывания железа в кишечнике, также белок является материалом для построения эритроцитов и способствует восстановлению способности вступать в диссоциирующие соединения с кислородом;
- богатые на железо продукты;
- продукты, в составе которых имеется большое количество витаминов группы В и С.
Потребление жиров должно быть максимально снижено, т.к. они нарушают процесс, в результате которого, образуются зрелые клетки крови. Углеводы при этом не имеют значения и количество их употребления может оставаться неизменным привычному рациону питания. Для худеющих, легкоусвояемые углеводы лучше заменить на сложные, например, вместо белого сахара можно добавить мед, содержащий много ценных витаминов.

Железо проходит стадию расщеплению в кишечнике, помогает этому процессу употребление натуральных фруктовых соков или свежеприготовленных фрешев.
Особое внимание в своем рационе, необходимо уделять зерновым и бобовым культурам, в них содержится большое количество железа, но для их продуктивного всасывания потребуется много витамина С.
Лучшие способы для приготовления пищи при железодефиците – это тушение, запекание и паровая термообработка. Жареная пища не запрещена, рекомендуется только ограничить ее количество. Детская диета должна содержать такое же количество калорий, как и при обычном питании.
При недостаточной выработке желудочного секрета для нормального переваривания пищи, врачи советуют включить в меню соусы на основе грибов, мясных или рыбных бульонов.
Меню 1
Завтрак:тушеная с луком свиная печень, гречневая каша, травяной чай.
Второй завтрак:вареные яйца (употреблять только яичный желток), хлеб с отрубями и сливочным маслом, яблоко.
Обед:суп с капустой и курицей, овощной салат с растительным маслом, мандарины.
Полдник:гематоген, чай с плодами шиповника.
Ужин: овсянка с черникой, яблоко, запеченное с медом.

Второй ужин:груша.
Меню 2
Завтрак:пшеничная каша с черносливом, бутерброд со сливочным маслом, отвар шиповника.
Второй завтрак:блины с тушеной капустой, чай.
Обед:грибной суп, чечевица с запечённой рыбой, овощи, апельсин.
Полдник:творог с черносливом, фреш морковно-яблочный.
Ужин:сердце говяжье с грибами, картофель отварной, персиковый или абрикосовый сок.
Второй ужин:кефир.
Меню 3
Завтрак:овсяная каша с сухофруктами, банан, зеленый чай.

Второй завтрак: салат из отварной свеклы с черносливом, рисовые галеты.
Обед:тыквенный суп, печень со сметаной и пшеничной кашей, апельсиновый фреш.
Полдник:омлет с овощами, компот.
Ужин:рагу с кабачками и кролятиной, салат из красной капусты с огурцом, яблочный сок.
Второй ужин: сухое печенье, мятный чай.
Сбалансированный рацион и наши советы помогут вам быстро избавиться от симптомов анемии!

При анемии у пожилых людей есть свои особенности составления рациона. Малокровие считается распространённой патологией людей преклонного и старческого возраста. Это объясняется началом малоподвижного образа жизни, целым букетом хронических заболеваний и сокращением функций и дееспособности иммунной системы.
Здесь врачи дают важные рекомендации касательно того, как питаться. Важно не допускать приступов голода, но и не переедать. То есть кушать следует регулярно, но небольшими порциями.
Такое правило связано с тем, что органы и системы начинают стареть. Физиологически пищеварительная система не способна работать так же, как у молодых людей. Потому переедания перегружают систему, а голодание отрицательно сказывается на дальнейшей усвояемости еды.
Нет конкретных запретов на употребление пищи. Но упор лучше сделать на:
- качественное нежирное мясо;
- молочные продукты;
- фрукты;
- зелень;
- свежие сезонные ягоды и овощи.
Важно получать все необходимые витамины при анемии в достаточном количестве. Потому ошибкой считается переход на вегетарианское меню. Пожилой организм не может быстро и эффективно перестроиться под новый вариант питания, потому это негативно отразится на его состоянии.
Постарайтесь есть по 2 – 4 яйца за неделю, употреблять больше гречки, свёклы и капусты. А вот от бобовых стоит отказаться, ведь они плохо усваиваются организмом в этом возрасте.
Хорошим решением станет измельчение полезных растительных продуктов с помощью блендера или мясорубки. Это позволит есть такую пищу людям, у которых проблемы с пищеварением или слабые зубы. Перетёртая и измельчённая еда быстрее переваривается, на неё затрачивается меньше сил и энергии.
По содержанию в рационе максимально используются продукты, активизирующие иммунитет и кроветворение.

Меню делится на 5 приемов пищи.
1-й завтрак:
- яйцо всмятку;
- черный сладкий чай;
- 2 бутерброда с печеночным паштетом.
2-й завтрак: яблоко или груша.
- салат из свежих овощей, заправленный растительным маслом;
- борщ с отварным мясом;
- кусок курицы с гречневым гарниром;
- отвар шиповника.
Полдник: разведенный гранатовый сок.
- отварная рыба с картофелем;
- сладкий чай с печеньем.
Обычную овсянку для пациента с анемией можно приготовить по особому рецепту. Надеемся, такой завтрак понравится и взрослому, и ребенку.

В 2 стакана кипящей воды всыпать 1 стакан овсяной крупы, поварить, помешивая, 5–6 минут, затем добавить стакан нагретого молока, половину чайной ложки корицы и доварить до готовности.
В это время приготовить (промыть и размельчить) добавочные фрукты и орехи. Это могут быть изюм, курага, чернослив, грецкие орешки. Всыпать в готовую кашу и дать настояться 15 минут. Готовьте ложки!
Терапия малокровия, возможно, потребует остановки кровотечения, лечения причин заболевания. Поэтому питание при анемии — это не основной и не единственный способ терапии. Обо всех необходимых лечебных мероприятиях расскажет врач.
Оптимально сбалансированная диета при СД II типа базируется на следующих основных принципах: строгий контроль энергетической ценности диеты, количества и качественного состава белка, жира, углеводов, пищевых волокон (ПВ); адекватное содержание витаминов, макро- и микроэлементов, соответствующих потребностям каждого конкретного больного.
В свете последних данных нутрициологии рекомендуется преимущественно использование в диете продуктов с низким гликемическим индексом (ГИ), снижение ГИ диеты за счет обогащения рациона нутриентами, снижающими как постпрандиальную, так и базальную гликемию. Большое значение в модуляции после пищевой гликемии придается изменению технологической обработки продуктов и блюд.
Основным требованием при организации питания при сахарном диабете второго типа является ограничение калорийности диеты, степень редукции которой определяется индивидуально и зависит от выраженности ожирения, наличия сопутствующих заболеваний, возраста больных, их физической активности.

В питании при сахарном диабете продукты должны быть низкокалорийными. Оптимальным считается ограничение калорийности диеты, не превышающее 40 % (500-1000 ккал) от физиологической потребности в энергии. Увеличение отрицательного энергетического баланса на фоне повышения физической активности больных (плавание, дозированная ходьба, лечебная физкультура) обеспечивает снижение массы тела в среднем на 0,5-1 кг в неделю.
Показано, что даже при умеренной редукции массы тела (на 5-10 %) повышается чувствительность тканей к инсулину, снижается гиперинсулинемия и уменьшается продукция глюкозы печенью, что позволяет существенно уменьшить значимость факторов риска развития сосудистых осложнений, таких как гипергликемия, дислипидемия, артериальная гипертония.
Во время диеты при сахарном диабете потребление продуктов, резко редуцированных по калорийности (400-800 ккал в сутки), с дополнительным включением микронутриентов (витаминов, минеральных веществ, эссенциальных жирных кислот) сопровождается более значительным снижением массы тела и нормализацией показателей гликемического контроля.
Однако выбирая, какие продукты при сахарном диабете вы собираетесь включить в свой рацион, помните, что применение диет с очень низкой калорийностью часто приводит к развитию таких побочных эффектов, как слабость, утомляемость, выпадение волос, сухость кожи, запоры, подагра, желчекаменная болезнь и др
Советы для пожилых людей
Анемия у лиц пожилого возраста часто протекает на фоне хронических болезней. Возможности органов пищеварения снижены, поэтому следует не допускать переедания, кушать часто и понемногу.
Пациент должен получать продукты в достаточно измельченном состоянии. Мясо в виде бульонов, тефтелей, фрикаделек, запеканки. Зелень и овощи придется добавлять в конце варки, чтобы они размягчились.

Кисломолочные продукты (кефир, творог, простоквашу) рекомендуют на ужин и перед сном.
Яйца в отварном виде не чаще двух раз в неделю. Из круп готовят рассыпчатую кашу. Пожилые люди плохо переносят капусту, свеклу, бобовые из-за недостатка ферментов кишечника. Поэтому блюда из них следует готовить реже.
Чем кормить ребенка?
Для ребенка до года самое важное кормление — материнское молоко. Вовремя пополнять запас железа у недоношенных малышей некоторые педиатры рекомендуют на 2 недели раньше, чем у детей с нормальным весом. С 6-ти месяцев имеет значение правильное введение прикорма.Не показаны каши из рисовой и манной крупы, предпочтительны гречневая, ячменная, просо.
Большая ошибка — переход некоторых мам на кормление козьим или коровьим молоком. Они не компенсируют потребности ребенка в железе и витаминах. Протертое мясо подключают в прикорм не ранее 8-месячного возраста.
В кормлении детей рекомендуется приспособиться к разнообразному питанию, а не только к «любимой каше и сосиске». Ребенок при анемии теряет значительное количество витаминов, поэтому он нуждается в продуктах, богатых витаминами А, группы В, С.

Чтобы у малыша появился аппетит, рекомендовано готовить «вместе», рассказывать ему разные сказки об овощах

При средней и тяжелой степени малокровия ограничиваются жиры.
Блюда из печени и языка готовят протертыми, добавляют эти продукты в овощное пюре, кашу. Старшим детям показаны паштет, мясная запеканка.
Для каш подходит гречка, ячневая крупа, овсянка. Вкус можно улучшить добавкой меда, распаренного чернослива.
Компенсировать недостаток витамина А рекомендуется блюдами из морской рыбы, яйцами всмятку.
Следует прекратить увлечение школьников фастфудом, чипсами.
Углеводы при сахарном диабете 2-го типа

При формировании углеводного состава диеты при СД II типа пристальное внимание уделяется обеспечению адекватного количества и качественного состава углеводов. Углеводы пищи обеспечивают энергетические потребности организма, служат пластическим материалом и являются основным фактором, определяющим величину послепищевой (постпрандиальной) гликемии.
Одним из основных требований, предъявляемых к диетотерапии больных СД, является резкое ограничение или исключение из рациона легкоусвояемых рафинированных углеводов. Известно, что содержащиеся в пище моно- и дисахариды играют существенную роль в модуляции послепищевой гликемической реакции у больных СД, при этом различия в скорости всасывания и метаболизме простых сахаров обусловливают разную степень повышения послепищевой гликемии после их потребления.
Наиболее быстрое и резкое повышение уровня сахара в крови отмечается после потребления глюкозы или сахарозы, тогда как фруктоза, не оказывающая стимулирующего влияния на секрецию бета-клеток, приводит к существенно меньшему повышению послепищевой гликемии и инсулинемии, в том числе у больных СД II типа.
Избыточное потребление рафинированных сахаров сопровождается также неблагоприятными изменениями липидного спектра крови.
Глюкоза, увеличивая всасывание жира, стимулирует пищевую гиперлипопротеинемию. Фруктоза при избыточном содержании в пище способствует повышению уровня триглицеридов, мочевой и молочной кислоты в крови, что лимитирует ее применение в лечебном питании при СД II типа.
К углеводосодержащим продуктам, какие можно есть при сахарном диабете, относятся зерновые, крупы, овощи и фрукты.
Диета для больных сахарным диабетом: витамины, макро- и микроэлементы
В диетотерапии СД вместо сахарозы традиционно используются подсластители (аспартам, сахарин и др.) и сахарозаменители (полиолы — ксилит, сорбит и др.), не оказывающие гипергликемического эффекта или вызывающие минимальное повышение послепищевой гликемии.

Использование некалорийных подсластителей и сахарозаменителей позволяет разнообразить диету, снизить калорийность рациона, избежать многочисленных нарушений диеты и, таким образом, повысить эффективность диетотерапии при СД II типа. Однако полиолы имеют ограниченное применение у больных с ожирением, поскольку калорийность ксилита и сорбита существенно не отличается от энергетической ценности простых сахаров, а их избыточное потребление может привести к осмотической диарее.
Рекомендуемая доза ксилита и сорбита составляет 30 г в день, на один прием — не более 10-15 г.
Как известно, СД часто ассоциируется с низкой обеспеченностью или дефицитом ряда микронутриентов, что сопровождается нарушением процессов утилизации глюкозы, ухудшением секреции инсулина, активацией свободнорадикального окисления липидов. Показано, что обогащение диеты витаминами-антиоксидантами и β-каротином сопровождается достоверным повышением содержания аскорбиновой кислоты и β-каротина в плазме крови и уменьшением активности процессов перекисного окисления липидов у больных СД II типа.
Для адекватного обеспечения больных витаминами, являющимися незаменимыми факторами питания, в диету включаются традиционные продукты — источники витаминов, диетические продукты и биологически активные добавки (БАД) к пище, обогащенные витаминами, в том числе витаминами-антиоксидантами — А, Е, С и β-каротином.
Основными источниками аскорбиновой кислоты являются фрукты, ягоды, овощи, витамина Е — растительные масла (соевое, кукурузное, подсолнечное), орехи, семечки. Следует учитывать, что рафинация, термическая обработка уменьшают содержание витамина Е в растительных маслах. Витамин Е также содержится в муке грубого помола, гречневой и овсяной крупе, бобовых, однако в значительно меньшем количестве.
Основными источниками витамина А являются молочный жир, сыр, яичный желток, продукты, которые ограничиваются в диете больных СД II типа с повышенным риском развития сосудистых осложнений. Поэтому в рационе рекомендуется шире использовать продукты, богатые β-каротином: морковь, сладкий перец, зеленый лук, петрушку, яблоки, цитрусовые.
С целью повышения антигипертензивного эффекта диетотерапии и эффективной коррекции артериальной гипертонии при СД II типа в диете ограничивается содержание натрия до 1200-2300 мг в сутки (50-100 ммоль в сутки), что соответствует 3000-6000 мг поваренной соли. Гипотензивный эффект диетотерапии потенцируется увеличением в рационе ионов калия до 5 г в сутки и магния до 500 мг в сутки за счет растительных продуктов, богатых калием и магнием (сухофруктов, свеклы, красного перца, тыквы, кабачков, капусты, гречневой и овсяной крупы, бобовых, черной смородины, морской капусты, орехов).
Одновременно в диете обеспечивается оптимальное содержание и соотношение кальция и фосфора, при этом оптимальным считается содержание кальция, составляющее 0,8-1 г в сутки при соотношении кальция и фосфора, равном 1:1. У больных пожилого возраста рекомендуемое потребление кальция составляет не менее 1200 мг в сутки, при этом для оптимальной абсорбции кальция необходимо обеспечить адекватный уровень потребления витамина D (400-600 МЕ в сутки). Наилучшим источником кальция являются молочные продукты (молоко, кефир, творог, сыр), фосфора — мясные, рыбные и молочные продукты.

В ряде исследований показано, что применение хрома в неорганической и органической форме в количестве 50-1000 мкг в сутки сопровождается существенным снижением уровня гликогемоглобина, базальной и постпрандиальной гликемии и инсулинемии, улучшением липидных показателей крови у больных СД II типа.
Учитывая роль хрома в поддержании нормального гомеостаза глюкозы и снижении риска развития сердечно-сосудистых осложнений, в диете обеспечивается адекватный уровень потребления хрома, составляющий 50 мкг в сутки при верхнем допустимом уровне его потребления 250 мкг в сутки. Основными источниками хрома являются пекарские дрожжи, ржаная и пшеничная мука грубого помола, бобовые, перловая крупа.
В процессе диетотерапии контролируется поступление с пищей цинка в количестве не менее 12 мг в сутки при верхнем допустимом уровне его потребления 40 мг в сутки. Основными источниками цинка являются мясо, птица, бобовые, орехи.
В работах последних лет показано, что у подавляющего большинства больных СД II типа отмечается снижение обеспеченности селеном, которое усугубляется в процессе трехнедельного лечения гипокалорийной диетой.
Ухудшение обеспеченности селеном может быть причиной снижения антиокислительной защиты организма и повышения риска развития сердечно-сосудистых заболеваний у этого контингента больных. В связи с чем в процессе диетотерапии обеспечивается адекватный уровень потребления селена, соответствующий 70 мкг в сутки. Основными источниками селена в пище являются мясо, морская рыба, бобовые.
В диетотерапии СД II типа следует предусмотреть адекватное содержание йода, учитывая его влияние на функцию щитовидной железы и достаточно выраженное антиатерогенное действие.
Физиологическая потребность в йоде составляет 100-150 мкг в сутки, однако в рационах больных СД в связи с повышенным риском сердечно-сосудистых заболеваний количество йода может увеличиваться до 500 мкг в сутки за счет включения морской рыбы и морепродуктов (морского гребешка, кальмаров, морской капусты и др.).
Источником йода в пище может быть йодированная соль, которая, учитывая термическую неустойчивость йода, применяться должна для подсаливания уже готовых блюд.


